Rev Cuid. 2022; 13(1): e2165
http://dx.doi.org/10.15649/cuidarte.2165
REVIEW ARTICLE
Intervenciones de Enfermería en la reversión del estoma intestinal: revisión integrativa
Nursing interventions in stoma reversal: an integrative review
Intervenções de enfermagem na inversão do estoma intestinal: uma revisão integrativa
Norma Yaneth Gómez Barriga1; Mauricio Medina Garzón2
Recibido: 31 de marzo de 2020
Aceptado: 05 de outubro de 2021
Publicado: 13 de diciembre de 2021
Como citar este artículo:Gómez Barriga Norma Yaneth, Medina Garzón Mauricio. Intervenciones de Enfermería en la reversión del estoma intestinal: revisión integrativa. Revista Cuidarte. 2022;13(1):e2165. http://dx.doi.org/10.15649/cuidarte.2165
![]() Atribución 4.0 Internacional (CC BY 4.0)
Atribución 4.0 Internacional (CC BY 4.0)
Resumen
Introducción: los estomas intestinales representan un impacto significativo en la calidad de vida de las personas; sin embargo, estos deben revertirse después de haberse restituido el tránsito intestinal o la resolución del proceso inflamatorio inicial. Por otro lado, la negación de la persona para su reversión puede deberse a la falta de información y orientación por parte de los profesionales de la salud. Por lo anterior es importante identificar las intervenciones de Enfermería en la atención de la persona con reversión del estoma intestinal. Materiales y métodos: se realizó una revisión integrativa de la literatura de alcance descriptivo en el período comprendido entre los años 2015 a 2020, a través de las bases de datos Wos, Pubmed, Scopus, Scielo y Cochrane. Se seleccionaron 36 artículos que cumplieron con los criterios de inclusión y exclusión con el respectivo análisis metodológico. Resultados: Se identificaron las siguientes intervenciones de Enfermería, para el preoperatorio: valoración preoperatoria, preparación intestinal y seguimiento a comorbilidades. El intraoperatorio: profilaxis, preparación de la piel, técnica quirúrgica y cierre de la pared abdominal. En el posoperatorio: cuidado de la herida quirúrgica, calidad de vida y educación. Discusión: es importante la reflexión sobre el tiempo de reversión, la técnica quirúrgica y la importancia de las intervenciones por Enfermería. Conclusión: Enfermería cumple un papel importante en la reversión del estoma, no solo por los cuidados físicos y la educación que se brinda, sino también en las intervenciones aplicables al contexto social y emocional que afectan el estilo de vida de la persona.
Palabras clave: Cierre de estoma; Reversión de Estoma; Ileostomía; Colostomía; Enfermería
Abstract
Introduction: Intestinal stomas have a significant impact on people’s quality of life. However, these should be reversed after gastrointestinal transit has been restored or the initial inflammatory response has gone. In addition, patients may refuse to reverse them due to a lack of information and guidance from healthcare professionals. Therefore, it is important to identify nursing interventions in caring for patients with stoma reversal. Materials and Methods: An integrative literature review was conducted in WOS, PubMed, Scopus, SciELO and Cochrane databases published between 2015 and 2020. 36 articles were selected based on inclusion and exclusion criteria with their methodological analysis. Results: The following nursing interventions were identified: preoperative assessment, bowel preparation and follow-up of comorbidities in the preoperative period; prophylaxis, skin preparation, surgical technique and abdominal wall closure in the intraoperative period; surgical wound care, quality of life and education in the postoperative period. Discussion: It is essential to reflect on reversal time, surgical technique and the importance of nursing interventions. Conclusions: Nursing plays an important role in stoma reversal not only because of physical care and education provided, but also the interventions applicable to social and emotional contexts affecting the patient’s lifestyle.
Keywords: Stoma reversal; Stoma Closure; Ileostomy; Colostomy; Nursing.
Resumo
Introdução: Os estomas intestinais representam um impacto significativo na qualidade de vida dos indivíduos; entretanto, eles devem ser revertidos após o trânsito intestinal ter sido restaurado ou o processo inflamatório inicial ter sido resolvido. Por outro lado, a recusa de uma pessoa em revertê-los pode ser devido à falta de informação e orientação dos profissionais de saúde. Portanto, é importante identificar intervenções da Enfermagem no cuidado da pessoa com reversão do estoma intestinal. Materiais e métodos: no período de 2015 a 2020 foi realizada uma revisão integrativa da literatura de escopo descritivo, através das bases de dados Wos, Pubmed, Scopus, Scielo e Cochrane. Foram selecionados 36 artigos que preenchiam os critérios de inclusão e exclusão com a respectiva análise metodológica. Resultados: Foram identificadas as seguintes intervenções de Enfermagem, para o período pré-operatório: avaliação pré-operatória, preparação intestinal e monitoramento de comorbidades. Intra-operatório: profilaxia, preparação da pele, técnica cirúrgica e fechamento da parede abdominal. Pós-operatório: tratamento de feridas cirúrgicas, qualidade de vida e educação. Discussão: é importante refletir sobre o tempo de reversão, a técnica cirúrgica e a importância das intervenções de Enfermagem. Conclusão: A Enfermagem desempenha um papel importante na reversão do estoma, não apenas nos cuidados físicos e na educação fornecida, mas também nas intervenções aplicáveis ao contexto social e emocional que afetam o estilo de vida da pessoa.
Palavras chave: Fechamento do estoma; Reversão do estoma; Ileostomia; Colostomia; enfermagem.
Introducción
Los estomas intestinales son frecuentes en la práctica clínica y son comunes en personas con enfermedades de origen intestinal. Se estima que, por cada mil adultos, entre dos y cuatro individuos son portadores de una ostomía intestinal. El tipo de ostomía que más se realiza es la colostomía (55,1%), seguida de la ileostomía (35,2%) y el 65% son temporales que requieren reversión1.
El cierre o reversión consiste en extirpar el estoma existente, realizar una anastomosis y devolver el intestino a la cavidad abdominal2. Además, este procedimiento quirúrgico tiene una morbilidad entre el 10 y el 50% por los diversos riesgos preexistente en la persona y los factores de reversión a la intervención quirúrgica3; por otro lado, la incidencia anual de estomas intestinales aumenta de manera global debido al cribado y al tratamiento del cáncer colorrectal, así como a los avances técnicos y diagnósticos de enfermedades inflamatorias intestinales, diverticulitis y diferentes tipos de cáncer4.
Otra preocupación que surge son las consecuencias de la reversión del estoma que a menudo son subestimadas y generan un impacto en la persona. En el caso de las ileostomías, estas pueden presentar complicaciones como la obstrucción intestinal, infección de la herida quirúrgica, peritonitis, absceso intraabdominal, fugas anastomóticas, fístulas entero-cutáneas y sangrado en menor proporción que en las colostomías5. Por otro lado, la negación del paciente para su cierre ocasiona un retraso mayor a seis meses en la reversión del estoma, lo que aumenta las complicaciones y la duración de la estancia postoperatoria, así como la incrementación de los costos asociados a la atención y al cuidado6.
Las personas que se revierten se enfrentan a dos situaciones: a la reconstrucción del tránsito intestinal con sus potenciales complicaciones y al cierre de la pared abdominal que puede generar dificultades; sin embargo, este procedimiento depende de otros factores como la resolución del proceso inflamatorio inicial, la enfermedad de base y el estado general del paciente7. Asimismo, el tiempo de reversión más corto podría prevenir la atrofia del muñón rectal. Dentro de las principales causas del retraso se encuentran la quimioterapia adyuvante, la enfermedad de base y la fuga anastomótica. Del mismo modo, la edad del paciente y el rechazo son las principales razones para la no reversión8.
Es fundamental que el profesional de Enfermería reconozca su actuar en el cuidado de la reversión del estoma y el impacto que genera en la persona, así como es necesario aplicarlo de forma específica y personalizada en cada sujeto con la finalidad de atenuar el riesgo de complicaciones como de su incidencia y de su morbimortalidad9. Por lo anterior, es importante identificar las intervenciones de Enfermería en la atención de la persona con reversión del estoma intestinal mediante una revisión de la literatura.
Materiales y Métodos
Se realizó una revisión integrativa de la literatura, de alcance descriptivo y retrospectivo, fundamentada específicamente en los parámetros establecidos por Whittemore y Knafl10, mediante el seguimiento de los lineamientos establecidos por PRISMA. Se consideraron cinco etapas: identificación del problema, búsqueda en la literatura de estudios primarios, evaluación de estudios, análisis de datos y presentación de resultados.
El problema abordado en la presente revisión se formuló a partir de la siguiente pregunta de investigación: ¿Cuáles son las intervenciones de Enfermería en la persona con reversión del estoma intestinal? Las condiciones que deben cumplir los estudios para participar en esta revisión fueron establecidas por medio de la identificación de la pregunta PICOT: P: Personas con ostomía intestinales (colostomía e ileostomía), I: Reversión del estoma intestinal, C: No aplica, O: Intervenciones de Enfermería, T: 2015-2020.
Las estrategias de búsqueda de literatura estrictamente definidas son fundamentales para mejorar el rigor de cualquier tipo de revisión. Por lo tanto, para el desarrollo de esta etapa, se determinaron los siguientes parámetros: el tema, los descriptores de búsqueda y los criterios de inclusión y exclusión.
Dentro los criterios de inclusión se consideraron: los artículos publicados en el periodo comprendido entre los años 2015 a 2020, los artículos publicados en revistas indexadas en las bases de datos: WOS, Scopus, Pubmed, Scielo y Cochrane, los artículos publicados en los idiomas: inglés, portugués y español con las palabras claves como cierre de estoma, reversión de estoma, ileostomía, colostomía, Enfermería. En cuanto a los criterios de exclusión se tomaron en cuenta: los artículos que no fueran publicados en revistas indexadas en las bases de datos seleccionadas para la revisión integrativa, los artículos que no relacionaran en sus resultados o palabras claves la reversión de estoma y fueran de la fecha establecida.
La ecuación de búsqueda incluyó los términos según el DeCS con la siguiente estructura:
"stoma closure" OR "stoma reversal" OR "stoma takedown" OR "ostomy closure" OR "colostomy closure" OR "colostomy reversal" OR "colostomy takedown and nursing”
Durante la revisión y el rastreo, se evidenció que los estudios primarios correspondían a metaanálisis, ensayos clínicos aleatorizados y estudios multicéntricos en los cuales se incluían registros de estudios observacionales. Posterior al rastreo inicial, se crea un registro de datos y se relacionan los artículos encontrados en cada uno de los buscadores y los filtros utilizados para cada base de datos consultada.
Etapa N.º 3: Evaluación de datos
Para realizar una interpretación exhaustiva e imparcial de los datos de fuentes primarias las publicaciones incluidas fueron ordenadas, codificadas y clasificadas inicialmente por la base de datos y la matriz de análisis, con previa revisión por parte de pares externos. Se tuvieron en cuenta la base de datos bibliográfica, autor principal, año, elementos metodológicos generales y la extracción de la información que le proporcionaba a las categorías.
Etapa N.º 4: Análisis de datos
Específicamente para este caso, la reducción de datos implicó determinar un sistema de clasificación el cual se realizó mediante la lectura detallada de las publicaciones y la clasificación por subgrupos de acuerdo con la temática abordada. Se garantizó que no se repitieran las publicaciones incluidas y se sometieron a la herramienta de análisis, mediante el instrumento de lectura crítica de Critical Appraisal Skills Programme (CASpe) para revisión sistemática, estudios cualitativos, cuantitativos y mixtos.
Para los sesgos de selección se tuvo en cuenta la elaboración del PRISMA y se integraron los estudios que respondían al fenómeno, similar a un sesgo de clasificación de información. Para poder mitigar este riesgo, se desarrollaron matrices en Excel para organizar la información.
Gráfico 1: Declaración PRISMA
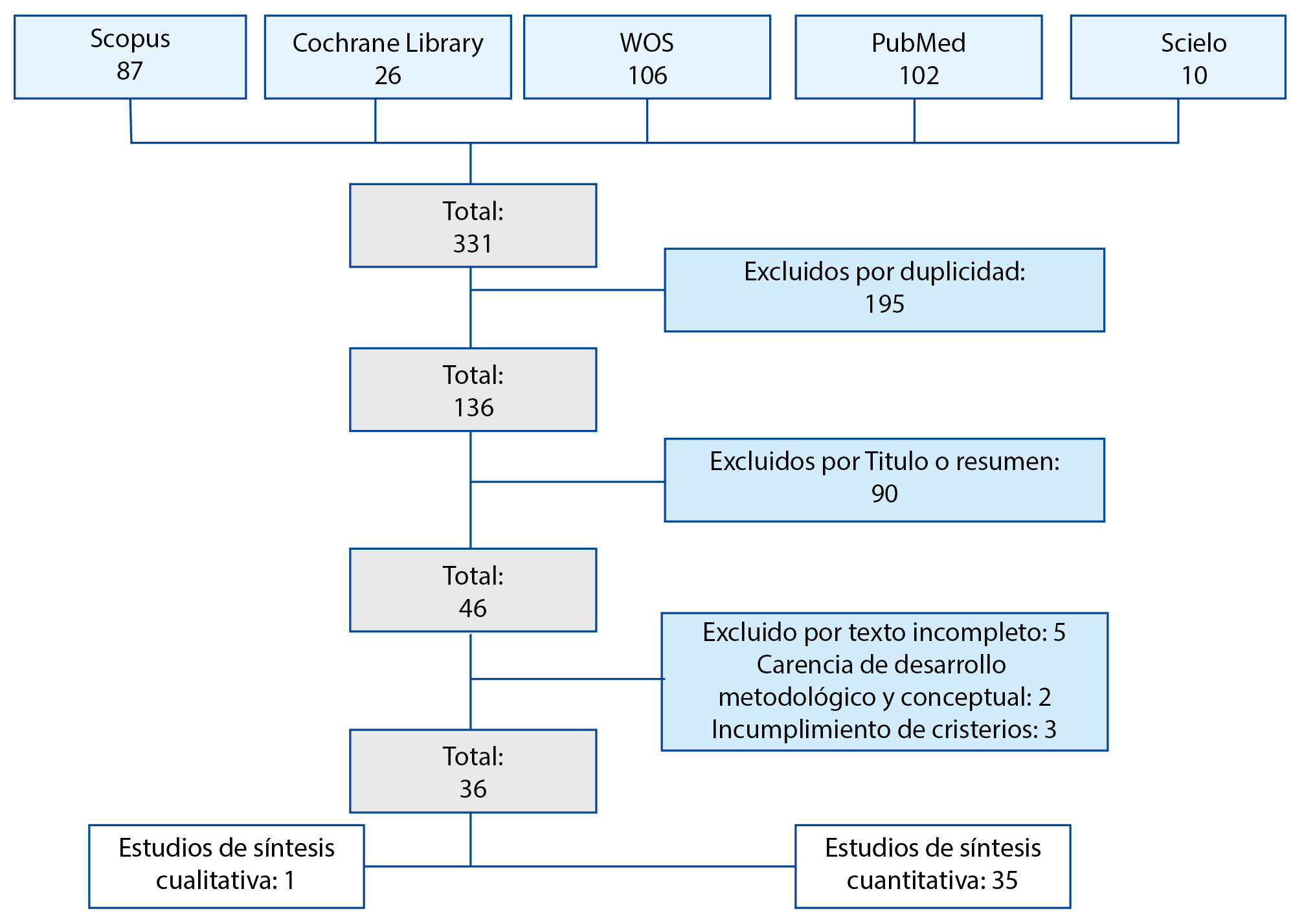
En la primera fase del rastreo, el número de publicaciones científicas indexadas en bases de datos correspondió a 331 artículos, de los cuales 195 fueron excluidos por duplicidad; de tal forma que se eligieron 136 publicaciones y, posteriormente, se depuraron 90 artículos que no mostraban relación con la temática en el título o resumen encontrando, para un total de 46 publicaciones. En seguida, se realizó el refinamiento de la búsqueda, encontrando 10 artículos que no evidenciaron en sus resultados intervenciones relacionadas con la reversión del estoma, lo que incumplía con el criterio de inclusión o de carencia en el desarrollo metodológico; por tanto, estos fueron excluidos. Así, se incluyeron 36 artículos en el análisis, distribuidos de la siguiente manera en las bases de datos seleccionadas: WOS: 15, Pubmed: 9, Scopus: 7, Scielo: 3 y Cochrane: 2.
La codificación de los artículos correspondió a un código asignado a cada artículo compuesto por una letra y un número, para expresar la base de datos a la que pertenecía y el número de publicación. Los códigos fueron asignados así: WOS: A, Pubmed: B, Scopus: C, Scielo: D y Cochrane: E.
Resultados
Tabla 1: Publicaciones incluidas
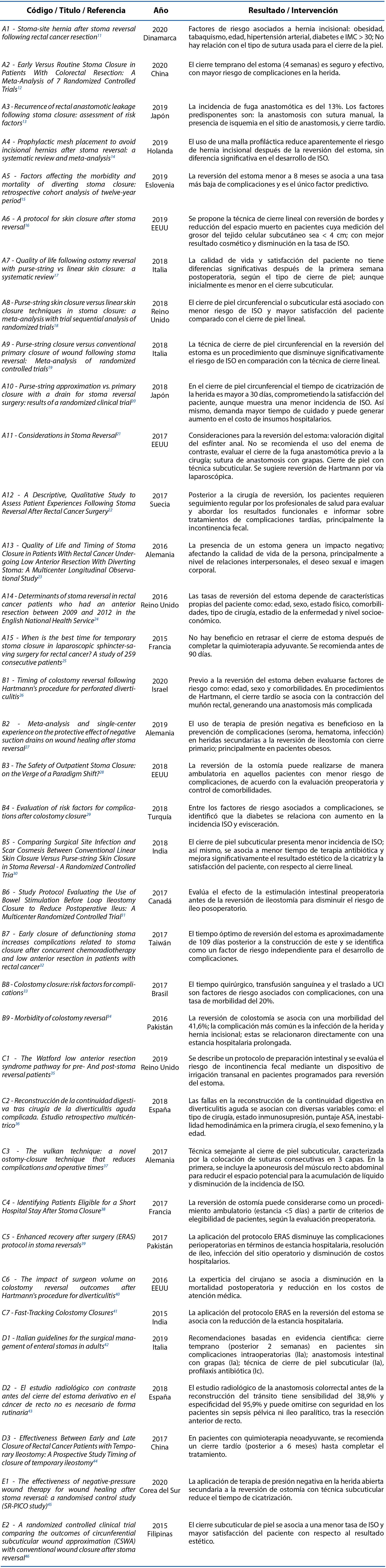
Fuente: Elaboración propia (2020)
En la tabla anterior, se especifican los artículos seleccionados con su respectivo resultado, año y país. Con respecto al idioma, se evidenciaron 33 en idioma inglés, 2 español y 1 portugués. De acuerdo con los hallazgos encontrados en cada una de las piezas investigativas y el análisis de los artículos para extraer las intervenciones de Enfermería, los artículos se lograron clasificar por el nivel de evidencia.
Tabla 2: Nivel de evidencia

Fuente: Adaptación de Melnyk, BM y Fineout-Overholt, E. (2015)
Específicamente, en los hallazgos expuestos, se evidenció la concentración de estudios con nivel VI, lo cual traduce que las publicaciones no tuvieron fuerte evidencia científica; sin embargo, es de resaltar que su alcance y metodologías empleadas también son necesarias en la práctica, puesto que estos estudios son de gran aporte en cuanto a las intervenciones para la reversión de la estoma. Es importante mencionar que no todas las preguntas de investigación pueden ser resueltas de la misma manera, teniendo en cuenta que cada uno de los niveles de evidencia dan respuesta a diferentes cuestiones.
Tabla 3: Categorías de reversión del estoma intestinal
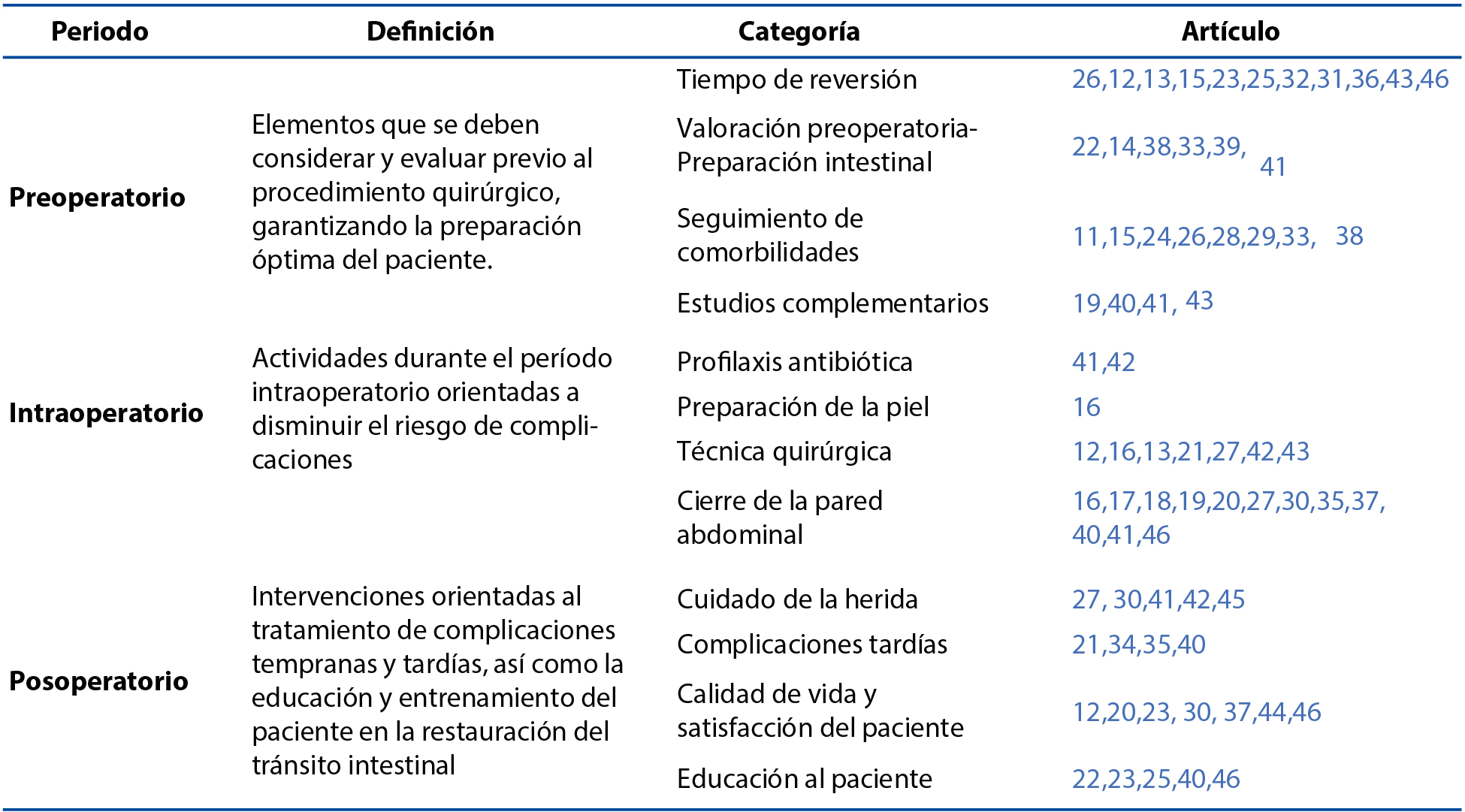
Fuente: Elaboración propia-análisis de categorías. (2020)
Intervenciones de Enfermería en el preoperatorio
Existen diferencias de criterio con respecto al tiempo para realizar la reversión del estoma intestinal12,13,15. Se ha mencionado que se debe dar una espera de seis meses desde la cirugía inicial para realizar la reconexión y se sugiere que, durante este tiempo, el paciente puede recuperar peso, mejorar la nutrición y disminuir la presencia de adherencias intestinales26,46. Por el contrario, otros estudios mencionan que realizar el procedimiento entre los tres y seis meses posteriores a la primera cirugía favorece la reversión de un procedimiento de Hartmann hasta con un 80% de éxito; esto debido a que se previene la atrofia del segmento distal rectal32,46 (Nivel de evidencia I).
Intervenciones de Enfermería en el intraoperatorio
Intervenciones en el posoperatorio
Discusión
De acuerdo con las intervenciones encontradas, es importante resaltar el tiempo de reversión del estoma, en compararon con el tiempo convencional (de ocho a doce semanas desde la cirugía inicial) con el cierre temprano (dentro de las cuatro semanas desde la cirugía inicial). La mayoría de los datos provienen de pacientes con ileostomía en asa sometidos a cirugía rectal por cáncer. Los estudios coinciden en que no existen diferencias significativas en cuanto a fugas anastomóticas con relación al momento de reversión del estoma.
En un ensayo clínico aleatorizado, el cierre temprano de la ileostomía (en el octavo día posoperatorio) dio mejores resultados con menos obstrucciones del intestino delgado, así como tasas más bajas de complicaciones médicas y una estancia hospitalaria más corta; mientras que hubo tasas más bajas de complicaciones de la herida en el grupo de cierre tardío (más de doce semanas desde la cirugía índice)46. Así mismo, los resultaros son similares con el ensayo EASY que encontró una tasa más baja de complicaciones en ileostomías y colostomías después de la cirugía con un seguimiento de doce meses en el grupo temprano realizado entre ocho y trece días desde la cirugía inicial47.
Se encontraron resultados similares en cuatro ensayo clínico aleatorizado, sin encontrar diferencias en términos de fuga o estenosis anastomótica, complicaciones postoperatorias, duración de la estancia hospitalaria y duración de la operación48. De igual forma, en un metaanálisis del año 2020 se compara la seguridad y viabilidad del cierre temprano del estoma (cuatro semanas) con respecto al tiempo de cierre rutinario (ocho semanas). Dentro de los resultados, se encuentra que no hay diferencias significativas con respecto a complicaciones; sin embargo, el cierre temprano se asocia con una menor tasa de obstrucción intestinal y mayor riesgo de complicaciones en la herida quirúrgica como infección del sitio operatorio49.
Paralelamente, en cuanto a la técnica quirúrgica, estudios recomiendan que se realice vía laparoscópica, dado que muestra beneficios con respecto a la técnica abierta46. Esta vía es útil según la selección de pacientes con una baja morbilidad (16,6%) y mortalidad (0,7%), y una tasa de conversión exitosa del 11,7%, así como para una menor tasa de infecciones de sitio operatorio y menor necesidad de reintervención, además de la disminución en días de estancia hospitalaria (cinco versus seis días), lo que evidencia una significancia estadística en el procedimiento mínimamente invasivo al tener una mortalidad y tiempo quirúrgico similares49.
La experiencia del cirujano es también un factor determinante para la prevención de complicaciones mayores en una reversión de ostomía, pues esta es un factor de riesgo independiente de la fuga anastomótica46. Evidencia de esto es la realización de un estudio con 10.487 pacientes sometidos a reversión de un procedimiento de Hartmann para determinar la relación entre el cirujano y los resultados. Se identificó que aquellos cirujanos que tienen un alto volumen de pacientes obtuvieron mejores resultados postquirúrgicos50. De igual forma, los protocolos de ERAS (Enhanced Recovery After Surgery) tienen considerables ventajas con resultados mejores en comparación con el sistema convencional41, así como el fast-track se ha asociado con la disminución en la estancia hospitalaria sin aumento en la readmisión, un menor porcentaje de íleo postoperatorio y la disminución en las complicaciones postoperatorias, con resultados equiparables y mejores en comparación con los protocolos convencionales44,50.
Con respecto a la preparación intestinal, un metaanálisis de Cochrane, con 18 estudios aleatorizados controlados en 5.805 pacientes, comparó la preparación mecánica intestinal con la no preparación, y la preparación mecánica intestinal con enemas rectales41,51. Se determinó que no existe evidencia estadísticamente significativa de que los pacientes se beneficien de una preparación mecánica intestinal ni de enemas rectales en términos de resultados, mortalidad, incidencia de fugas anastomóticas, necesidad de reintervención e infecciones del sitio quirúrgico. Dicho estudio concluyó que en la cirugía colónica, es seguro omitir la preparación mecánica sin afectar la tasa de complicaciones. A nivel de cirugía rectal, los estudios sugieren que la preparación mecánica sea utilizada de forma selectiva pese a que no se determinó efecto significativo con dicha medida52.
Conclusiones
Las intervenciones de enfermería en la reversión del estoma intestinal son de gran relevancia para el profesional de enfermería y los estomaterapeutas, en el preoperatorio; valoración de enfermería, verificación de exámenes complementarios, información a la persona por parte del equipo quirúrgico y la preparación intestinal. Con respecto, al intraoperatorio; profilaxis antibiótica, preparación de la piel, verificación de la técnica quirúrgica y en el posoperatorio; educación al paciente, afrontamiento a los cambios intestinales y emocionales, el cuidado de la herida, valoración de complicaciones tempranas y tardías. Lo anterior dado que pueden presentar problemas severos de la función intestinal, incluido el aumento de la frecuencia de las deposiciones y la incapacidad para anticipar o confiar en la función intestinal; sin embargo, se subestima la educación posterior al cierre del estoma.
Es prioritario para el paciente estar informado y seguro de que sus síntomas intestinales son normales para favorecer el afrontamiento de estos; del mismo modo, es imperativo el apoyo de sus familiares y amigos durante este proceso de adaptación a su nueva imagen y función intestinal, fase en la cual la mayoría realiza un abordaje satisfactorio al usar estrategias que aprendieron sobre la dieta y la medicación antes de la reversión del estoma para tratar de desafiar las restricciones de su nueva normalidad .
Enfermería cumple un papel importante en el procedimiento de la reversión del estoma, no solo por los cuidados físicos y la educación que brinda al paciente, sino también en las intervenciones aplicables al contexto social, mental, sexual y emocional que deben ser contemplados por el impacto que puedan tener en el individuo. No solo se debe tener en cuenta un enfoque fisiológico y funcional del paciente, también es importante considerar su contexto psicoemocional, el cual debe ser analizado por el personal de salud, dado que el paciente con cierre ostomal experimenta cambios en su estructura mental que lo obligan a sufrir una desadaptación al estilo que vida que había formado como parte de su cotidianidad.
Se recomienda realizar estudios relacionados con el rol de Enfermería en la reversión del estoma intestinal. Como se ha demostrado en esta revisión, desde el área disciplinar se desarrollan intervenciones específicas en cada una de las categorías descritas y se hace necesario mediante evidencia científica cualificar y medir el impacto de estas actividades en la recuperación óptima de la persona y la disminución de complicaciones relacionadas con el procedimiento.
Agradecimientos: Universidad Nacional de Colombia- Facultad de Enfermería- Maestría en Enfermería con énfasis en terapia enterostomal y heridas.
Conflicto de interés: los autores declaran no tener ningún tipo de conflicto de interés.
Financiación: Ninguna
Referencias