Rev Cuid. 2025; 16(3): e5800
Resumen
Introducción:
El envejecimiento y el aumento de enfermedades crónicas exigen fortalecer estrategias que promuevan el bienestar de las personas mayores institucionalizadas. La escala FUMAT permite evaluar la calidad de vida a partir de ocho dimensiones del bienestar.
Objetivo:
Analizar los factores asociados al perfil de calidad de vida en personas mayores institucionalizadas.
Materiales y Métodos:
Estudio transversal analítico con 250 residentes permanentes (≥3 meses) de un centro gerontológico en Bucaramanga, Colombia. Se incluyeron personas de 60 años o más con informante confiable; se excluyeron quienes presentaron enfermedad terminal, trastornos psiquiátricos agudos o inestabilidad clínica. Se aplicaron la escala FUMAT, el índice de Barthel, el PULSES profile, la escala FRAIL, el índice de riesgo de caída Downton y el Short Portable Mental Status Questionnaire (SPMSQ). Se realizaron análisis descriptivos y bivariados mediante las pruebas chi-cuadrado de Pearson, exacta de Fisher y U de Mann-Whitney. Para el análisis multivariado se utilizó regresión logística binaria. Los datos fueron procesados en Stata v17.
Resultados:
Las dimensiones con menores puntajes fueron bienestar material y relaciones interpersonales, mientras que derechos e inclusión social obtuvieron los valores más altos. La actividad física y la participación productiva se asociaron con mejores puntajes del Índice de Calidad de Vida FUMAT (ICV-FUMAT). En el modelo multivariado, la discapacidad cognitiva (OR=0.34; IC95%: 0.12–0.91) y la discapacidad motora (OR=0.30; IC95%: 0.14–0.64) redujeron significativamente la probabilidad de pertenecer al tercil superior del índice; la actividad física y productiva mostró tendencia positiva sin significancia.
Discusión:
Los hallazgos evidencian que la funcionalidad y la integridad cognitiva son determinantes del bienestar en personas mayores institucionalizadas. Las bajas puntuaciones en bienestar material y relaciones sugieren carencias en recursos y apoyo social que requieren intervención institucional. La relación entre actividad y bienestar respalda programas de envejecimiento activo.
Conclusión:
Fomentar autonomía, estimulación cognitiva e integración social es esencial para mejorar la calidad de vida.
Palabras Clave:
Calidad de Vida; Persona Mayor; Institucionalización; Enfermería Geriátrica; Actividad Física.
Abstract
Introduction:
Population aging and the rise in chronic diseases demand strengthening strategies to promote the well-being of institutionalized older adults. The FUMAT scale enables the assessment of quality of life across eight dimensions of well-being.
Objective:
To analyze the factors associated with the quality-of-life profile of institutionalized older adults.
Material and Methods:
A cross-sectional analytical study was conducted with 250 permanent residents (≥3 months) of a nursing home in Bucaramanga, Colombia. Individuals aged 60 years or older with a reliable informant were included; those with terminal illness, acute psychiatric disorders, or clinical instability were excluded. The FUMAT scale, Barthel Index, PULSES profile, FRAIL scale, Downton Fall Risk Index, and the Short Portable Mental Status Questionnaire (SPMSQ) were applied. Descriptive and bivariate analyses were performed using Pearson's chi-square test, Fisher’s exact test, and the Mann–Whitney U test. Multivariate analysis was conducted using binary logistic regression. Data were processed using Stata v17.
Results:
The lowest-scoring dimensions were material well-being and interpersonal relationships, whereas rights and social inclusion achieved the highest scores. Physical activity and participation in productive activities were associated with better scores on the FUMAT Quality-of-Life Index (FUMAT-QOLI). In the multivariate model, cognitive impairment (OR=0.34; 95% CI: 0.12–0.91) and motor impairment (OR=0.30; 95% CI: 0.14–0.64) significantly reduced the likelihood of belonging to the highest FUMAT-QOLI tertile; physical and productive activities showed a positive but non-significant trend.
Discussion:
The findings indicate that functional capacity and cognitive integrity are key determinants of well-being among institutionalized older adults. Low scores in material well-being and interpersonal relations suggest resource and social support limitations, requiring institutional intervention. The association between activity and well-being supports the implementation of active aging programs.
Conclusion:
Promoting autonomy, cognitive stimulation, and social integration is essential to improve quality of life.
Keywords:
Quality of Life; Aged; Institutionalization; Geriatric Nursing; Physical Activity.
Resumo
Introdução:
O envelhecimento populacional e o aumento das doenças crônicas exigem estratégias que promovam o bem-estar de idosos institucionalizados. A Escala FUMAT permite avaliar de forma abrangente a qualidade de vida a partir de oito dimensões do bem-estar.
Objetivo:
Analisar os fatores associados ao perfil de qualidade de vida de idosos institucionalizados.
Materiais e Métodos:
Estudo transversal analítico realizado com 250 residentes permanentes (≥3 meses) de um centro gerontológico em Bucaramanga, Colômbia. Foram incluídos indivíduos com 60 anos ou mais e com informante confiável; excluíram-se aqueles com doença terminal, transtornos psiquiátricos agudos ou instabilidade clínica. Foram aplicados os instrumentos: Escala FUMAT, Índice de Barthel, PULSES profile, escala FRAIL, Índice de Downton e Short Portable Mental Status Questionnaire (SPMSQ). Realizaram-se análises descritivas e bivariadas utilizando os testes Qui-quadrado, Fisher e Mann–Whitney. A análise multivariada foi conduzida por regressão logística binária. Os dados foram processados no Stata v17.
Resultados:
As dimensões com menores escores foram bem-estar material e relações interpessoais, enquanto direitos e inclusão social apresentaram os valores mais altos. A prática de atividade física e a participação em atividades produtivas associaram-se a melhores escores do Índice de Qualidade de Vida FUMAT (IQV-FUMAT). No modelo multivariado, a deficiência cognitiva (OR=0.34; IC95%: 0.12–0.91) e a deficiência motora (OR=0.30; IC95%: 0.14–0.64) reduziram significativamente a probabilidade de pertencer ao tercil superior do IQV-FUMAT; atividades físicas e produtivas mostraram tendência positiva, porém sem significância estatística.
Discussão:
Os achados indicam que a capacidade funcional e a integridade cognitiva são determinantes centrais do bem-estar de idosos institucionalizados. Baixos escores em bem-estar material e relações interpessoais revelam limitações de recursos e apoio social que requerem intervenção institucional. A associação entre atividade e bem-estar reforça o valor dos programas de envelhecimento ativo.
Conclusão:
Promover autonomia, estimulação cognitiva e integração social é essencial para melhorar a qualidade de vida.
Palavras-Chave:
Qualidade de Vida; Idoso; Institucionalização; Enfermagem Geriátrica; Atividade Física.
Introducción
El aumento en la esperanza de vida y la reducción de la natalidad han provocado una inversión en
la pirámide poblacional
1.
En Colombia, el Departamento Administrativo Nacional de Estadística (DANE) reportó una reducción
del 14,6 % en los nacimientos
2,
mientras que las proyecciones de la OMS indican un crecimiento sostenido del envejecimiento
poblacional tanto a nivel global como en los países latinoamericanos
3.
Este fenómeno exige que la atención a las personas mayores no solo se enfoque en prolongar la vida,
sino en asegurar que esta se desarrolle en condiciones óptimas. El aumento de enfermedades crónicas
y la demanda creciente de servicios especializados han reforzado el papel de la enfermería como eje
fundamental para promover un envejecimiento activo y digno
4.
Desde este enfoque, el estudio y la implementación de estrategias orientadas a mejorar la calidad de
vida se convierten en una prioridad, considerando dimensiones como bienestar físico y emocional,
relaciones interpersonales, autodeterminación, desarrollo personal e inclusión social
5,6.
A nivel mundial, la inversión de la pirámide poblacional avanza rápidamente, especialmente en los
países en desarrollo, lo que ha dado lugar a comunidades envejecidas
7.
Este proceso, junto con los cambios fisiológicos asociados a la edad, incrementa el riesgo de caídas,
deterioro funcional y mayor mortalidad, afectando la calidad de vida, en especial entre personas
institucionalizadas. Comprender estos factores resulta esencial para que la enfermería diseñe
intervenciones que promuevan autonomía, participación social e integridad funcional y cognitiva
8–10.
La calidad de vida en la vejez constituye un concepto multidimensional influido por factores
socioeconómicos, estilos de vida, salud, vivienda y apoyo social
11.
En Colombia, el envejecimiento poblacional avanza aceleradamente: el porcentaje de personas mayores
pasó del 6,9 % en 1985 al 13,8 % en 2020, con proyecciones superiores al 16 % para 2030. A ello se suma
la vulnerabilidad económica: solo el 23 % recibe pensión, el 5 % cotiza activamente y el 70 % no realiza
aportes, lo que contribuye al riesgo de institucionalización y abandono
12.
Estudios nacionales muestran que el apoyo social y la capacidad funcional son factores determinantes
en la calidad de vida de personas mayores
13,
los cuales deben comprenderse en conjunto con aspectos ambientales, culturales, de acceso a
servicios, satisfacción personal y actividades recreativas
14.
En este contexto, los cuidadores requieren formación basada en evidencia para fortalecer el bienestar
físico y emocional de las personas mayores
15,
mientras que la planificación del cuidado debe incorporar estrategias para promover funcionalidad
física, cognitiva y participación social
16.
Desde un abordaje interdisciplinario, la enfermería ocupa un lugar estratégico en la valoración integral
y la detección temprana de riesgos en personas institucionalizadas
17.
Además de la atención directa, los profesionales deben incidir en políticas públicas orientadas a
reducir desigualdades, garantizar acceso a servicios y promover inclusión social
18.
Para la evaluación de la calidad de vida en instituciones gerontológicas, la Escala FUMAT se ha
consolidado como herramienta central. Basada en el modelo de Schalock y Verdugo, evalúa ocho
dimensiones fundamentales: bienestar emocional, bienestar físico, bienestar material,
autodeterminación, desarrollo personal, relaciones interpersonales, inclusión social y derechos
6.
Sus excelentes propiedades psicométricas han permitido su uso en múltiples estudios, incluido uno en
Cúcuta, Colombia, orientado a caracterizar perfiles de calidad de vida
19.
La escala facilita la planificación de cuidados personalizados, el seguimiento integral del bienestar
físico, psicológico y social, y la identificación de áreas de vulnerabilidad
20–23.
No obstante, persiste la necesidad de generar evidencia contextualizada que refleje las realidades
socioculturales de los entornos institucionales.
En respuesta a ello, el presente estudio tuvo como objetivo analizar los factores asociados al perfil de
calidad de vida en personas mayores institucionalizadas, contribuyendo al diseño de estrategias de
cuidado integral, ético y humanizado.
Materiales y Métodos
Diseño
Se desarrolló un estudio transversal y analítico con personas mayores institucionalizadas en un
centro gerontológico del norte de Bucaramanga durante 2024. La población estuvo conformada por
usuarios de la Fundación Albeiro Vargas y Ángeles Custodios, que atiende aproximadamente a 300
personas de nivel socioeconómico bajo. El tamaño de muestra (n=250) se determinó mediante Epidat
3.1, utilizando como referencia la variabilidad del bienestar físico reportada en un estudio español
(media 44.52 ± 22.55)
24,
con error alfa 0.03 y beta 0.80. Adicionalmente, se consideró la prevalencia de excelente calidad de vida
del 62.04 % reportada por Morales et al. en Ecuador
25,
resultando en un error alfa de 0.024 y beta de 0.80.
El muestreo fue por conveniencia. Se incluyeron personas ≥60 años, residentes permanentes por
≥3 meses y con informante confiable. Se excluyeron sujetos con enfermedad terminal, trastornos
psiquiátricos agudos o inestabilidad clínica. La investigadora principal realizó la recolección tras un
periodo previo de observación de tres meses. La recolección de datos fue realizada por la investigadora
principal, enfermera en formación postdoctoral, tras un periodo previo de tres meses de interacción
y observación en el centro gerontológico, lo que permitió comprender la dinámica social y funcional
de los participantes. La escala FUMAT se aplicó con el apoyo de gerontólogos y cuidadores, quienes
actuaron como informantes clave para garantizar la validez y fiabilidad de las respuestas. Los demás
instrumentos fueron administrados directamente por la investigadora, siguiendo procedimientos
estandarizados. Esta estrategia metodológica garantizó objetividad, consistencia y precisión,
reflejando de manera fidedigna las condiciones reales de las personas mayores institucionalizadas.
Instrumentos
La Escala FUMAT es un instrumento diseñado para evaluar la calidad de vida de personas mayores,
incluso con discapacidad física grave o deterioro cognitivo, basado en el modelo de Schalock y Verdugo
4.
Presenta alta validez de contenido y consistencia interna (α=0.95) y adecuada fiabilidad (r=0.90).
Su aplicación, dirigida a profesionales que conocen al usuario, no requiere participación directa
del evaluado y se fundamenta en conductas observables. Consta de 57 ítems en tercera persona,
con cuatro opciones de respuesta, y evalúa ocho dimensiones: bienestar emocional, relaciones
interpersonales, bienestar material, desarrollo personal, bienestar físico, autodeterminación,
inclusión social y derechos
6,26.
La escala permite obtener un perfil individual mediante puntajes estandarizados comparables entre
dimensiones, así como un índice global y un percentil que reflejan el nivel de calidad de vida, donde
mayores valores indican mejor bienestar.
Adicionalmente, se emplearon instrumentos de valoración funcional ampliamente utilizados en la
práctica de enfermería:
El índice de Barthel es una herramienta ampliamente utilizada para evaluar la independencia en
actividades básicas de la vida diaria en personas con deterioro funcional, especialmente personas
mayores. Ha demostrado alta fiabilidad y validez en diversos estudios, con consistencia interna
superior a 0.85. Evalúa diez actividades básicas y asigna puntajes de 0 a 100, donde valores más bajos
indican mayor dependencia: 0–20 (dependencia total), 21–60 (severa), 61–90 (moderada), 91–99
(leve) y 100 (independencia). Esta escala permite identificar el nivel de funcionalidad, orientar planes
de cuidado y valorar la efectividad de intervenciones dirigidas a mantener o recuperar la autonomía
27–29.
El perfil PULSES evalúa la discapacidad y el estado funcional en distintos contextos clínicos, incluidos
rehabilitación y cuidado de personas mayores. Analiza seis dimensiones: condición física, función
de miembros superiores e inferiores, estabilidad sensorial, capacidad de eliminación y apoyo social/
situacional. Ha mostrado alta confiabilidad interobservador (r > 0.80) y buena consistencia interna
(α=0.75–0.90). Cada dimensión se puntúa de 1 (independencia) a 4 (dependencia severa), con un
total de 6 a 24 puntos, donde valores menores indican mejor funcionalidad. Su puntuación global
permite clasificar la discapacidad, orientar decisiones clínicas, priorizar intervenciones y monitorear
la evolución funcional, siendo una herramienta ampliamente utilizada para planificar cuidados
centrados en la autonomía
30–32.
La escala FRAIL identifica la fragilidad en personas mayores y permite predecir riesgos como
discapacidad, hospitalización y mortalidad. Evalúa cinco dimensiones: fatiga, resistencia, ambulación,
enfermedades y pérdida de peso. Cada ítem se puntúa con 0 o 1, para un total de 0 a 5 puntos,
clasificando al individuo como robusto (0), pre-frágil (1–2) o frágil (3–5). Ha sido validada en diversas
poblaciones geriátricas y entornos clínicos, demostrando alta sensibilidad, especificidad y
reproducibilidad interobservador
33–35.
El índice de riesgo de caídas de Downton evalúa el riesgo de caídas en personas mayores mediante
cinco ítems: caídas previas, uso de medicación, déficits sensoriales, estado mental y movilidad. Cada
ítem se puntúa con 0 o 1, con un máximo de 5 puntos; valores ≥3 indican alto riesgo. Ha demostrado
buena sensibilidad y especificidad en la detección del riesgo de caídas en población geriátrica,
aunque con alta sensibilidad y baja especificidad en su aplicación clínica
36–38.
La Escala SPMSQ de Pfeiffer es un instrumento breve para detectar deterioro cognitivo en personas
mayores, evaluando orientación, memoria, cálculo y conocimientos generales mediante diez ítems
de rápida aplicación. Presenta buena fiabilidad interobservador (0.73) e intraobservador (0.93), lo
que confirma su consistencia. Cada respuesta incorrecta se contabiliza como un error, clasificando el
deterioro cognitivo según el total: 0–2 errores (normal), 3–4 (leve), 5–7 (moderado) y 8–10 (grave)
39–41.
Análisis de datos
Se realizó un análisis descriptivo de las variables según su naturaleza. Para las variables cualitativas se
calcularon frecuencias absolutas y relativas, mientras que para las variables cuantitativas se
reportaron medianas y rangos intercuartílicos. La evaluación de los supuestos de distribución se llevó
a cabo mediante la prueba de Shapiro–Francia. Se elaboraron gráficos de cajas y bigotes para
representar los percentiles de las dimensiones del Índice de Calidad de Vida FUMAT (ICV-FUMAT).
La variable de desenlace, el Índice de Calidad de Vida FUMAT, se categorizó en terciles; el primer y
segundo tercil se agruparon y se compararon con el tercer tercil, lo que dio lugar a la creación de una
variable nominal dicotómica. Para el análisis de las variables cualitativas se utilizaron la prueba de
chi-cuadrado de Pearson o la prueba exacta de Fisher, y para las variables cuantitativas se aplicó la
prueba U de Mann–Whitney.
El análisis de correlación se realizó mediante el coeficiente rho de Spearman, y se construyó una
matriz de correlaciones para examinar la relación entre la edad y los puntajes del ICV-FUMAT, el
índice de Barthel, el PULSES profile, la escala FRAIL, el índice de riesgo de caídas de Downton y el
cuestionario SPMSQ.
Para identificar factores asociados al tercil superior del ICV, se aplicó regresión logística
multivariada siguiendo los pasos de Hosmer y Lemeshow
42,
incluyendo variables con p < 0.05 en el análisis bivariado y la edad por su relevancia clínica. El ajuste
del modelo se evaluó con la Prueba de Hosmer–Lemeshow. Los análisis se realizaron con Stata v17 y,
en cumplimiento de lineamientos de ciencia abierta, los datos fueron depositados en Mendeley Data
43.
Consideraciones éticas
La investigación garantizó el cumplimiento de los principios de confidencialidad y protección de
datos, asegurando que los participantes fueran el centro de resguardo ético. La información se
recopiló únicamente tras consentimiento informado libre y voluntario, y fue almacenada en archivos
protegidos bajo custodia del investigador principal, preservando la intimidad y privacidad. Los datos
obtenidos mediante instrumentos, técnicas y entrevistas fueron utilizados exclusivamente para los
fines del estudio. El centro gerontológico proporcionó espacios adecuados que garantizaron
privacidad, confidencialidad y el cumplimiento de normas de bioseguridad. Se salvaguardaron los
derechos de los participantes conforme a la normativa nacional e internacional, asegurando que ni el
personal asistencial ni los servicios ofrecidos se vieran afectados durante el proceso investigativo. El
estudio contó con aval del comité de bioética, Acta No. 007 del 17 de abril de 2023.
Resultados
De los 250 participantes, el 63,60 % (n=159) correspondió al sexo femenino y el 36,40 % (n=91) al
masculino, con una mediana de edad de 77,6 años (RI: 70,23–84). En la Tabla 1 se presenta la
comparación entre los participantes ubicados en los dos primeros terciles de puntaje del Índice de
Calidad de Vida (ICV-FUMAT) y aquellos del tercer tercil (mayores puntajes). Se identificaron
diferencias estadísticamente significativas en la edad: los participantes de los terciles 1 y 2 mostraron
una mediana de 79,84 años (RI: 72,38–84,95), mientras que en el tercer tercil la mediana fue de 73,65
años (RI: 67,86–79,23) (p < 0,001), evidenciando una mejor calidad de vida en los grupos de menor
edad.
En cuanto al nivel educativo, se observó que los participantes con ningún nivel educativo o solo
primaria se concentraron principalmente en el tercer tercil, mientras que aquellos con secundaria o
educación profesional tuvieron mayor representación en los terciles 1 y 2, lo cual sugiere una relación
entre la escolaridad y la autopercepción del bienestar.
Respecto a los antecedentes personales, se hallaron asociaciones estadísticamente significativas
(p < 0,05) en los participantes con enfermedades psiquiátricas, degenerativas y respiratorias, así como
en quienes reportaron el uso de tranquilizantes o antidepresivos. De igual forma, las personas con
discapacidad mental, cognitiva, motora o múltiple presentaron una menor proporción en el grupo con
los mejores puntajes del ICV-FUMAT. Por el contrario, aquellos que refirieron realizar actividad física
regularmente y participar en actividades productivas se concentraron en el tercer tercil, lo que
refuerza la relación positiva entre el envejecimiento activo y la percepción de una mejor calidad de
vida.
Tabla 1. Comparación de terciles FUMAT con características de los participantes
X
Tabla 1. Comparación de terciles FUMAT con características de los participantes
| Características |
Total % (n)
(250) |
Tercil 1/2 bajo nivel
7–76 (171) |
Tercil 3 alto nivel
77–93 (79) |
Valor p |
| Sexo |
| | | 0,573 |
| Femenino |
63,60 (159) |
64,91 (111) |
60,76 (48) |
|
| Masculino |
36,40 (91) |
35,09 (60) |
39,24 (31) |
|
| Edad, Mediana [RI] |
77,60 [70,23; 84,00] |
79,84 [72,38; 84,95] |
73,65 [67,86; 79,23] |
<0,001 |
| Estado civil |
| | | 0,852 |
| Casado(a)/Unión Libre |
25,15 (43) |
25,15 (43) |
24,05 (19) |
|
| Soltero(a)/Divorciado(a)/Viudo(a) |
74,85 (128) |
74,85 (128) |
75,95 (60) |
|
| Nivel educativo |
| | | 0,002 |
| Ninguno |
25,60 (64) |
22,22 (38) |
32,91 (26) |
|
| Primaria |
55,20 (138) |
52,63 (90) |
60,76 (48) |
|
| Secundaria |
8,80 (22) |
11,11 (19) |
3,80 (3) |
|
| Profesional |
3,60 (9) |
4,09 (7) |
2,53 (2) |
|
| NS/NR |
6,80 (17) |
9,94 (17) |
0 |
|
| EAPB |
| | | 0,704 |
| Subsidiado |
80,80 (202) |
80,70 (138) |
81,01 (64) |
|
| Contributivo |
17,60 (44) |
18,13 (31) |
16,46 (13) |
|
| Otro |
1,60 (4) |
1,17 (2) |
2,53 (2) |
|
| Antecedentes personales |
| | | |
| Cardiovascular |
63,60 (159) |
63,74 (109) |
63,29 (50) |
1,000 |
| Metabólica |
28,00 (70) |
25,15 (43) |
34,18 (27) |
0,172 |
| Psiquiatría |
38,40 (96) |
47,37 (81) |
18,99 (15) |
<0,001 |
| Degenerativa |
35,20 (88) |
42,11 (72) |
20,25 (16) |
0,001 |
| Respiratoria |
16,40 (41) |
21,05 (36) |
6,33 (5) |
0,003 |
| Neoplasia |
4,80 (12) |
6,43 (11) |
1,27 (1) |
0,110 |
| Medicamentos |
| | | |
| Diuréticos |
19,20 (48) |
19,88 (34) |
17,72 (14) |
0,687 |
| Tranquilizantes |
32,80 (82) |
42,11 (72) |
12,66 (10) |
<0,001 |
| Antiparkinsonianos |
6,00 (15) |
7,02 (12) |
3,80 (3) |
0,401 |
| Antidepresivos |
27,60 (69) |
36,26 (62) |
8,86 (7) |
<0,001 |
| Antihipertensivos |
56,40 (141) |
55,56 (95) |
58,23 (46) |
0,692 |
| Discapacidad |
| | | |
| Visual |
54,00 (135) |
54,97 (94) |
51,90 (41) |
0,650 |
| Auditiva |
27,20 (68) |
29,82 (51) |
21,52 (17) |
0,170 |
| Mental |
34,80 (87) |
45,03 (77) |
12,66 (10) |
<0,001 |
| Cognitiva |
35,20 (88) |
46,78 (80) |
10,13 (8) |
<0,001 |
| Motora |
36,40 (91) |
46,20 (79) |
15,19 (12) |
<0,001 |
| Múltiple |
39,20 (98) |
52,05 (89) |
11,39 (9) |
<0,001 |
| Actividad física |
52,80 (132) |
43,86 (75) |
72,15 (57) |
<0,001 |
| Actividad productiva |
54,00 (135) |
43,86 (75) |
75,95 (60) |
<0,001 |
Valor p: Prueba Chi-cuadrado de Pearson y Exacta de Fisher para variables cualitativas. Prueba U de Mann-Whitney para la
variable edad.
Las medianas de los percentiles de las dimensiones del ICV-FUMAT se pueden visualizar en la Figura
1. Las dimensiones con menores puntajes fueron bienestar material con 16 (RI: 5; 37), seguido por
relaciones interpersonales con 37 (RI: 19; 63); mientras que las de mejores puntajes fueron la
dimensión de derechos con 84 (RI: 63; 84) e inclusión social con 75 (RI: 63; 84). A nivel global, el
ICV-FUMAT presentó una mediana de 65,5 (RI: 40; 79).
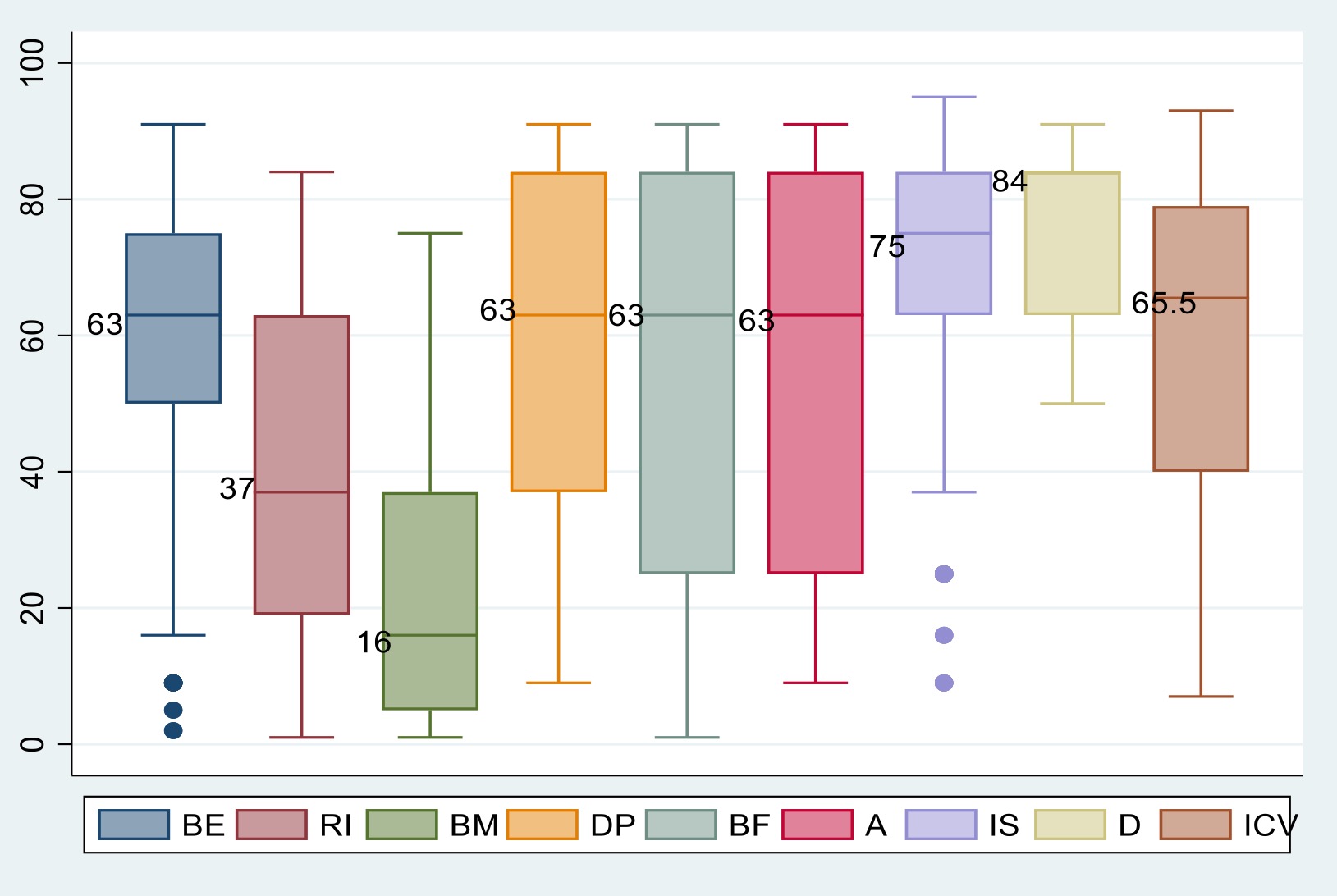
Figura 1. Percentiles de dimensiones e índice de calidad de vida FUMAT
BE: Bienestar Emocional, RI: Relaciones Interpersonales, BM: Bienestar material, DP: Desarrollo Personal, BF: Bienestar Físico, A: Autodeterminación, IS: Inclusión Social, D: Derechos, ICV: Índice de Calidad de Vida
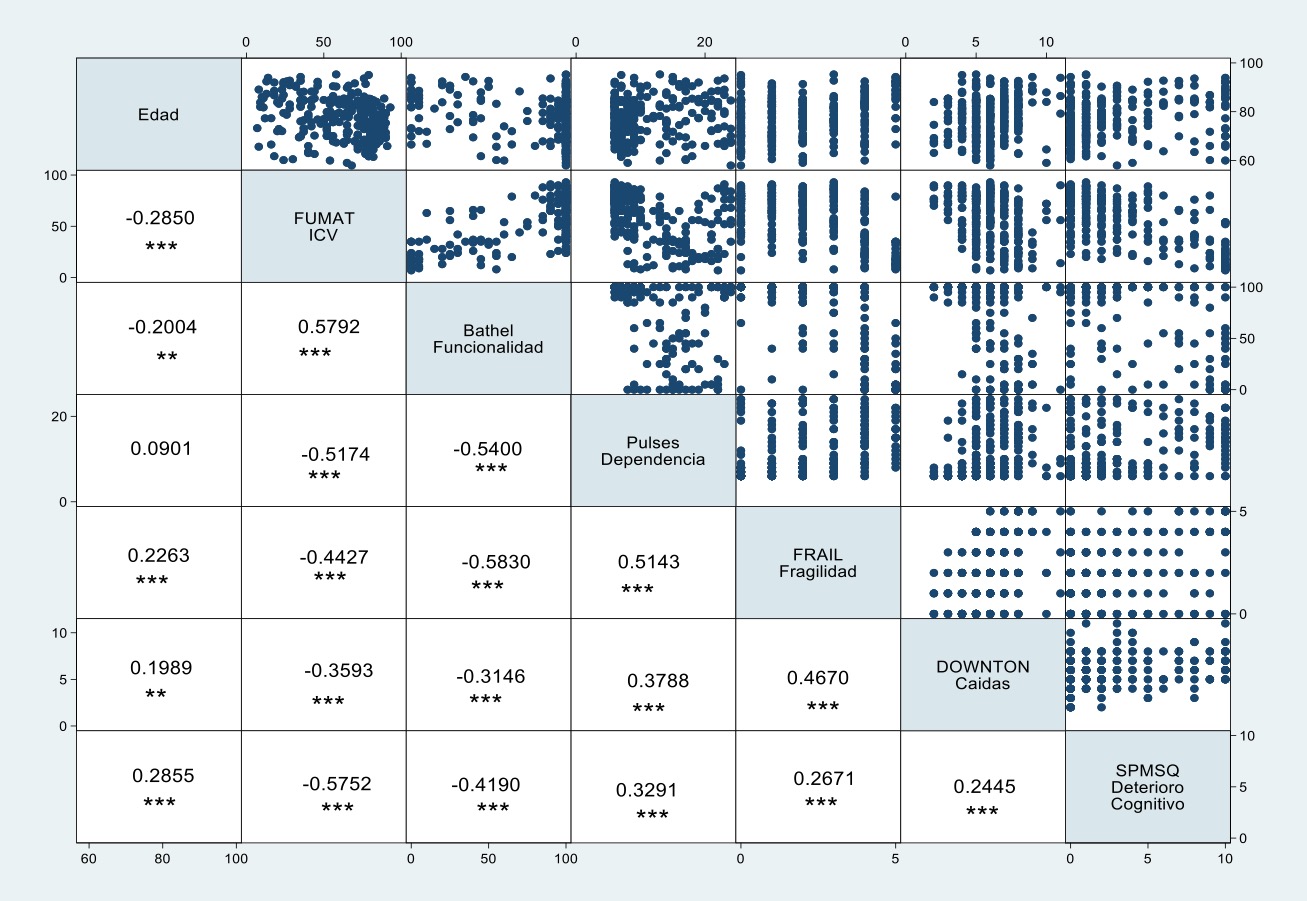
En la matriz de correlación de Spearman (Figura 2) se observó que la edad presentó una correlación
negativa y estadísticamente significativa con el índice de calidad de vida FUMAT (Rho = –0.29,
p < 0.001) y con la funcionalidad física medida por el índice de Barthel (Rho = –0.20, p < 0.01).
Aunque ambas asociaciones son significativas, las magnitudes corresponden a correlaciones débiles,
por lo que, si bien existe tendencia a que una mayor edad se relacione con menor funcionalidad y
calidad de vida, esta relación no es fuerte. No se identificó correlación significativa entre la edad y la
escala PULSES de dependencia.
Las correlaciones más fuertes se evidenciaron entre el ICV-FUMAT y la funcionalidad (Barthel)
(Rho = 0.5792, p < 0.001), lo que sugiere una relación directa entre la autonomía funcional y una mejor
percepción del bienestar. Asimismo, se observó una correlación negativa alta entre FUMAT y
deterioro cognitivo (SPMSQ) (Rho = –0.5752, p < 0.001), indicando que el deterioro cognitivo se asocia
con una menor calidad de vida.
De igual forma, se destacaron asociaciones significativas entre fragilidad (FRAIL), dependencia
(PULSES) y riesgo de caídas (Downton), con valores de correlación positivos entre sí, reflejando la
interdependencia de estos factores en el estado funcional global de las personas mayores
institucionalizadas.
En la Tabla 2 se presenta la comparación de los terciles del índice de calidad de vida (ICV-FUMAT)
con las categorías de funcionalidad, dependencia, fragilidad, riesgo de caídas y deterioro cognitivo.
Los resultados muestran asociaciones estadísticamente significativas entre la calidad de vida y las
escalas de Barthel, PULSES, FRAIL y SPMSQ (p < 0.001), mientras que para la escala Downton no se
evidenciaron diferencias significativas (p = 0.384).
Tabla 2. Comparación de terciles FUMAT con la funcionalidad, dependencia, fragilidad, riesgo de caídas y deterioro cognitivo
X
Tabla 2. Comparación de terciles FUMAT con la funcionalidad, dependencia, fragilidad, riesgo de caídas y deterioro cognitivo
| Características |
Total % (n)
(250) |
Percentil ICV FUMAT |
Valor p |
Tercil 1/2
7–76 (171) |
Tercil 3
77–93 (79) |
| Funcionalidad. Barthel |
| | | <0,001 |
| Dependencia total |
9,60 (24) |
14,04 (24) |
0 |
|
| Dependencia grave |
4,80 (12) |
7,02 (12) |
0 |
|
| Dependencia moderada |
6,40 (16) |
9,36 (16) |
0 |
|
| Dependencia leve |
14,00 (35) |
15,20 (26) |
11,39 (9) |
|
| Independiente |
65,20 (163) |
54,39 (93) |
88,61 (70) |
|
| Dependencia PULSES |
| | | <0,001 |
| Baja disfunción |
49,20 (123) |
36,84 (63) |
75,95 (60) |
|
| Mediana disfunción o dependencia |
15,20 (38) |
16,37 (28) |
12,66 (10) |
|
| Alta dependencia |
35,60 (89) |
46,78 (80) |
11,39 (9) |
|
| Fragilidad FRAIL |
| | | <0,001 |
| Sin fragilidad |
76,80 (192) |
68,42 (117) |
94,94 (75) |
|
| Con fragilidad |
23,20 (58) |
31,58 (54) |
5,06 (4) |
|
| Riesgos de caídas Downton |
| | | 0,384 |
| Riesgo Mediano |
2,40 (6) |
1,75 (3) |
3,80 (3) |
|
| Riesgo Alto |
97,60 (244) |
98,25 (168) |
96,20 (76) |
|
| Riesgo de deterioro cognitivo SPMSQ |
| | | <0,001 |
| Intacta |
60,00 (150) |
46,20 (79) |
89,87 (71) |
|
| Mínima |
6,00 (15) |
8,19 (14) |
1,27 (1) |
|
| Moderada |
17,20 (43) |
21,64 (37) |
7,59 (6) |
|
| Severa |
16,80 (42) |
23,98 (41) |
1,27 (1) |
|
Valor p: Prueba Chi-cuadrado de Pearson y Exacta de Fisher.
En cuanto a la funcionalidad medida por la Escala de Barthel, las categorías de dependencia total,
grave y moderada estuvieron presentes únicamente en los participantes de los terciles 1 y 2,
mientras que ningún participante del tercer tercil (mejor calidad de vida) presentó estas
condiciones. En este último grupo, el 88,61 % se clasificó como independiente, en contraste con el
54,39 % de los terciles inferiores.
Respecto a la dependencia funcional (PULSES), la categoría de baja disfunción predominó en el tercer
tercil (75,95 %), mientras que la alta dependencia fue más frecuente en los terciles 1 y 2 (46,78 %),
confirmando una relación inversa entre dependencia y calidad de vida.
En la escala FRAIL, el 94,94 % de los participantes del tercer tercil se clasificó sin fragilidad, frente al
68,42 % en los terciles 1 y 2, mostrando una asociación significativa entre menor fragilidad y mejor
calidad de vida.
Aunque en la escala de riesgo de caídas (Downton) no se observaron diferencias significativas, se
mantuvo una tendencia homogénea de alto riesgo en todos los grupos.
Finalmente, en la escala SPMSQ de Pfeiffer, el 89,87 % de los participantes del tercer tercil presentó
función cognitiva intacta, mientras que solo el 46,20 % de los terciles inferiores alcanzó esta
categoría. Los grados de deterioro moderado y severo se concentraron en los terciles 1 y 2, con
proporciones del 21,64 % y 23,98 %, respectivamente, lo que refuerza la influencia del estado
cognitivo sobre la percepción global de calidad de vida.
En el análisis multivariado se identificó que cuando el participante presenta discapacidad cognitiva,
tiene menor posibilidad de estar en el tercil de los mejores puntajes del percentil del ICV-FUMAT
(OR = 0.34; IC 95 %: 0.12–0.91; p = 0.033). De igual forma, la discapacidad motora se asoció con una
menor probabilidad de pertenecer a este grupo (OR = 0.30; IC 95 %: 0.14–0.64; p = 0.002). Cuando
los participantes informaron que realizaban actividad física y actividades productivas, mostraron una
mayor probabilidad de pertenecer al grupo con las puntuaciones más altas. Aunque estas asociaciones
no fueron estadísticamente significativas, se identificó una tendencia (Tabla 3).
Tabla 3. Modelo de regresión logística multivariado para pertenecer al tercil de mejores puntajes del ICV FUMAT
X
Tabla 3. Modelo de regresión logística multivariado para pertenecer al tercil de mejores puntajes del ICV FUMAT
| Variables |
OR (IC 95%) |
Valor p |
| Edad |
0,98 (0,94 - 1,01) |
0,345 |
| Afección respiratoria |
0,39 (0,13 - 1,18) |
0,099 |
| Discapacidad |
|
|
| Mental |
0,48 (0,19 - 1,21) |
0,121 |
| Cognitiva |
0,34 (0,12 - 0,91) |
0,033 |
| Motora |
0,30 (0,14 - 0,64) |
0,002 |
| Actividad física |
1,70 (0,87 - 3,29) |
0,116 |
| Actividad productiva |
2,01 (0,98 - 3,86) |
0,054 |
Valor p: Test de Wald.
Discusión
Los hallazgos de este estudio tienen implicaciones significativas para la práctica enfermera en el
ámbito gerontológico. La asociación entre la participación en actividades productivas y físicas con
mejores puntajes en la escala FUMAT subraya la importancia de que las intervenciones de enfermería
promuevan la movilidad, el ejercicio adaptado y la integración social como estrategias esenciales
para preservar y potenciar la calidad de vida en las personas mayores. Asimismo, la identificación de
la discapacidad cognitiva y motora como factores que disminuyen esta calidad resalta la necesidad
de un enfoque preventivo y de atención temprana, donde la enfermería desempeñe un rol activo en
la detección de deterioros funcionales y en el diseño de planes de cuidado personalizados.
Es así como el estudio identificó que la participación en actividades productivas y físicas está
fuertemente asociada con mejores puntajes en la escala FUMAT. Resultados similares fueron
reportados en un estudio realizado en Chile con mujeres mayores, donde se observaron diferencias
significativas en la percepción subjetiva de la calidad de vida entre aquellas físicamente activas y
las inactivas, siendo las primeras quienes presentaron mayores niveles de satisfacción y bienestar
general tras la pandemia de COVID-19
44.
En comparación con estudios internacionales que han empleado la Escala FUMAT, la dimensión
de bienestar material presentó los puntajes más bajos en la presente investigación. Esto coincide
con hallazgos en la región: en Paraguay
45,
un estudio en 33 residentes de ancianatos periurbanos de Asunción reportó que los promedios más
bajos por dimensión correspondieron a bienestar material (45 ± 30), cifras que subrayan el papel de
los determinantes sociales en la calidad de vida. Estudios realizados en Ecuador
22,
en Cúcuta-Colombia
46
y en México
47
reportaron tendencias análogas, es decir, una menor valoración del bienestar material frente a otras
dimensiones. Por contraste, un estudio en España que aplicó una versión abreviada de la FUMAT
(24 ítems) identificó como peor puntuadas a las dimensiones inclusión social, autodeterminación y
bienestar físico, lo que sugiere que las diferencias en contexto sociocultural y en la versión del
instrumento pueden modular los perfiles dimensionales observados
48.
En el presente estudio, las dimensiones que obtuvieron los puntajes más altos fueron Derechos,
Inclusión social y Autodeterminación, reflejando una percepción positiva en aspectos relacionados
con la participación, la integración y el ejercicio de la autonomía personal. Resultados similares se
observaron en un estudio realizado en Ecuador
22,
con la participación de 137 personas mayores, donde las dimensiones mejor valoradas fueron
Autodeterminación (63 puntos), Desarrollo personal y Derechos (50 puntos cada una). De manera
comparable, en el estudio desarrollado en España
24,
con una muestra de 25 personas mayores, las dimensiones con mayores puntajes correspondieron
a Desarrollo personal (57 puntos), Inclusión social (52 puntos) y Bienestar físico (45 puntos), lo que
confirma la consistencia de estos dominios como indicadores relevantes del bienestar percibido en
la vejez.
Los anteriores resultados permiten identificar la dimensión de bienestar material de la escala como
la de menores puntajes en los diferentes estudios, lo que indica que sigue siendo un factor que
limita la calidad de vida de las personas mayores institucionalizadas. Este hallazgo refuerza la
importancia de fortalecer políticas públicas
49
orientadas a la protección económica de esta población.
En la presente investigación se evidenció que la discapacidad cognitiva y motora impactan
significativamente en la calidad de vida, lo que coincide con investigaciones previas realizadas en
contextos similares, donde la fragilidad y el deterioro cognitivo han sido identificados como factores
determinantes en la percepción del bienestar de las personas mayores
50–53.
Estos resultados enriquecen el cuerpo de conocimiento en enfermería gerontológica al proporcionar
evidencia local que respalda prácticas de cuidado centradas en la persona, y alienta a los
profesionales a fortalecer la valoración integral como base para intervenciones efectivas. Promover
la actividad física, prevenir las afectaciones cognitivas y motoras y garantizar la inclusión social no
solo mejoran los resultados en salud, sino que también reflejan el compromiso de la enfermería con
la humanización del cuidado en las personas mayores institucionalizadas.
Otro punto de comparación relevante se da en el análisis del índice de calidad de vida en relación con
variables de salud mental. Se evidenció que los antecedentes psiquiátricos y el uso de
tranquilizantes o antidepresivos están asociados a una menor calidad de vida, hallazgo que coincide
con otros estudios que resaltan el impacto negativo de los trastornos mentales en personas mayores
54.
Sin embargo, el presente trabajo destaca la necesidad de intervenciones de enfermería orientadas a
la promoción de la salud mental y la reducción de la polifarmacia, lo que podría contribuir a mejorar
el bienestar general de este grupo poblacional
55.
Dentro de las fortalezas, el estudio aporta evidencia empírica robusta mediante un diseño
metodológico sólido, basado en instrumentos validados y en un análisis multivariado que permitió
identificar factores asociados a la calidad de vida con un alto grado de confiabilidad. Además, la
investigación abarca una muestra considerable de personas mayores, lo que amplía su validez
externa y permite extrapolar sus hallazgos a contextos similares.
En relación con los aportes para la práctica, la educación y la investigación en enfermería, el estudio
presenta elementos clave para el fortalecimiento del cuidado, como la necesidad de incluir
intervenciones centradas en la persona que promuevan la actividad física y la participación social
como estrategias efectivas para fortalecer la calidad de vida en los centros gerontológicos
56.
Adicionalmente, el rol de enfermería en la evaluación de la funcionalidad física y cognitiva es
esencial para la detección temprana de deterioros que incidan en la calidad de vida
57.
Desde la formación en enfermería se abren nuevas líneas para considerar en los currículos de
pregrado y posgrado la valoración integral de personas mayores, el uso de escalas validadas en esta
población como la escala FUMAT y la planificación de cuidados centrados en las dimensiones de
bienestar material, emocional y social
26.
De esta manera, se fortalece la competencia profesional de enfermería que favorece un
envejecimiento activo en personas con y sin institucionalización.
Dentro de las limitaciones que deben ser consideradas, en primer lugar, el estudio se llevó a cabo
en un único centro gerontológico, lo que limita la generalización de los resultados a otras
poblaciones de personas mayores con diferentes características sociodemográficas o condiciones
de vida.
En cuanto a futuras líneas de investigación, sería relevante realizar estudios longitudinales que
permitan evaluar la evolución de la calidad de vida en esta población a lo largo del tiempo e
identificar factores predictores más precisos, como el llevado a cabo en España donde se revisó el
efecto de una intervención comunitaria de atención domiciliaria
58;
también en Perú se reportó el efecto de un programa social en personas mayores en condición de
pobreza extrema, con participación de 634 personas mayores
59,
o el efecto en hogares geriátricos con personas con afectación cognitiva
56.
Asimismo, se recomienda ampliar la investigación a diferentes tipos de instituciones geriátricas,
incluyendo entornos urbanos y rurales
60,
e incluso entornos hospitalarios
61.
De acuerdo con lo anterior, se podrían considerar nuevas líneas de investigación donde se evalúe el
efecto de las intervenciones de enfermería en la prevención o limitación de la discapacidad y el
deterioro cognitivo; de esta manera, se exploren mejores prácticas de cuidado que fomenten la
inclusión y participación social de las personas mayores en los diferentes entornos clínicos,
comunitarios y en instituciones gerontológicas.
De otra parte, se puede considerar realizar procesos de validación de la escala FUMAT de 24 ítems
62.
Además, continúa siendo un reto la medición de la calidad de vida en personas con discapacidad
intelectual o múltiples discapacidades
63
y la revisión del efecto de diversas intervenciones como planes de actividad física, programas de
danza y musicoterapia
64–67,
la prevención de la polifarmacia
68,
entre otras intervenciones que involucren el rol de la enfermería gerontológica y permitan seguir
avanzando hacia un cuidado de excelencia, promoviendo una atención humanizada, un
envejecimiento activo y un trato digno a las personas mayores.
Conclusión
Este estudio resalta la influencia positiva de la participación en actividades productivas y de
actividad física para mantener la calidad de vida de las personas mayores y motiva a los
profesionales de la salud a dar prioridad a la prevención de las deficiencias cognitivas y motoras en
esta población.
Este estudio contribuye de manera significativa al fortalecimiento de la práctica gerontológica, al
identificar factores clave que impactan en la calidad de vida de las personas mayores
institucionalizadas.
Conflicto de Interés:
Los autores declaran no tener conflicto de interés.
Financiación:
Proyecto financiado por convocatoria 934 estancias posdoctorales del Ministerio de Ciencia y
Tecnología – Minciencias Colombia, en alianza con la Fundación Albeiro Vargas y Ángeles Custodios
– FAVAC.
Agradecimientos:
Al equipo multidisciplinario del centro gerontológico que apoyó la recolección de información y a
las personas mayores que aceptaron participar.
Referencias
X
Referencias
DANE. Departamento Administrativo Nacional de Estadística. Colombia registró la tasa de nacimientos más baja de la última década y crecieron las defunciones relacionadas con enfermedades transmitidas por mosquitos. 2024. Consulta: octubre 07, 2025. Disponible en: https://www.dane.gov.co/files/operaciones/EEVV/cp-EEVV-Itrim2024.pdf
X
Referencias
Venegas-Sanabria C, Cavero-Redondo I, Martínez-Vizcaíno V, Cano-Gutiérrez A, Álvarez-Bueno C. Effect of multicomponent exercise in cognitive impairment: a systematic review and meta-analysis. BMC Geriatrics. 2022;22:617. https://doi.org/10.1186/s12877-022-03302-1
X
Referencias
Organización de las Naciones Unidas. Mirada global. Historias humanas. Las enfermedades no transmisibles causan el 75 % de las muertes globales y van en aumento. 2023. Consulta: octubre 07, 2025. Disponible en: https://news.un.org/es/story/2023/05/1521192
X
Referencias
Baixinho CL, Madeira C, Alves S, Henriques MA, Dixe M. Falls and Preventive Practices among Institutionalized Older People. Int J Environ Res Public Health. 2022;19. https://doi.org/10.3390/ijerph19137577
X
Referencias
Manrique-Anaya Y, Pérez J, Sigalat E, Torres C. Apoyo social, capacidad funcional y calidad de vida en adultos mayores de centros de bienestar. Enfermería Global. 2025;76:1–15. https://doi.org/10.6018/eglobal.636591
X
Referencias
Lozano-Vidal R, López-Pisa RM, Boyero-Granados A, Recio-Ramos S, Padín-Minaya C, Garzón-Quiñónez M, et al. Estratificación de la población mayor de 65 años en grupos de riesgo clínico: características y valoración enfermera. Enfermería Clínica. 2014;24(5):290–5. http://dx.doi.org/10.1016/j.enfcli.2014.06.001
X
Referencias
García-Walker V. Elder’s life course theory and person-centered research: A lens for conducting ethical nursing research and mental health nursing practice with older adults aging with the diagnosis of schizophrenia. J Psychiatr Ment Health Nurs. 2022. https://doi.org/10.1111/jpm.12819
X
Referencias
Briceño-Martínez A, Contreras-Pava A, León-Cely N, Araque-Peñaloza D, Rivera-Porras D. Caracterización de la calidad de vida en adultos mayores pertenecientes a cuatro asociaciones de Cúcuta mediante la Escala FUMAT. Rev Cient Signos Fónicos. 2021;7(2):1–25. https://ojs.unipamplona.edu.co/index.php/cdh/article/view/1297
X
Referencias
Rodríguez-Jiménez M, Pérez-Jorge D, Puerta-Araña I, Ariño-Mateo E. Quality of Life in Deafblind People and Its Effect on the Processes of Educational Adaptation and Social Inclusion in Canary Islands, Spain. Education Sciences. 2022;12:490. https://doi.org/10.3390/educsci12070490
X
Referencias
Duarte-Ayala RE, Velasco-Rojano A. Validación psicométrica del índice de Barthel en adultos mayores mexicanos. Horizonte Sanitario. 2022;21(1). https://doi.org/10.19136/hs.a21n1.4519
X
Referencias
Martínez-Hernández B, Rosas-Carrasco O, López-Teros M, González-Rocha A, Muñoz-Aguirre P, Palazuelos-González R, et al. Association between physical activity and physical and functional performance in non-institutionalized Mexican older adults: a cohort study. BMC Geriatrics. 2022;22:1–11. https://doi.org/10.1186/s12877-022-03083-7
X
Referencias
Dos-Santos V, Bassi-Dibai D, Ribeiro C, Nunes D, Marinho S, De-Oliveira G, et al. Barthel Index is a valid and reliable tool to measure the functional independence of cancer patients in palliative care. BMC Palliative Care. 2022;21:1–7. https://doi.org/10.1186/s12904-022-01017-z
X
Referencias
Cantillo-Medina C, Ramírez-Perdomo C, Perdomo-Romero A. Habilidad de cuidado en cuidadores familiares de personas con enfermedad crónica y sobrecarga percibida. Ciencia y Enfermería. 2018;24(16):1–12. http://dx.doi.org/10.4067/s0717-95532018000100216
X
Referencias
Parra MD, Torres CC, Arboleda LB, Rivera R, Franco S, Santos J. Effectiveness of an educational nursing intervention on caring ability and burden in family caregivers of patients with chronic non-communicable diseases: A preventive randomized controlled clinical trial. Investigación y Educación en Enfermería. 2019;37(1). http://dx.doi.org/10.17533/udea.iee.v37n1e04
X
Referencias
Parada D, Carreño-Moreno S, Chaparro-Díaz L. Soledad, ansiedad y depresión en la adopción del rol de cuidador familiar del paciente crónico. Revista Cuidarte. 2023;14(1):e2451. http://dx.doi.org/10.15649/cuidarte.2451
X
Referencias
Arboleda V, Muñoz-Rodríguez D, Segura A, Robledo C, Cardona D, et al. Profile in frail older people over 60 years of age in five Colombian cities, 2021. Medicina UPB. 2025;44(1). http://dx.doi.org/10.18566/medupb.v44n1.a03
X
Referencias
Rosas-Carrasco O, Cruz-Arenas E, Parra-Rodríguez L, García-González AI, Contreras-González LH, Szlejf C. Cross-cultural adaptation and validation of the FRAIL Scale to assess frailty in Mexican adults. Journal of the American Medical Directors Association. 2016;17(12):1094–8. http://dx.doi.org/10.1016/j.jamda.2016.07.008
X
Referencias
Mateo-Cervera A, Fernández-Carrasco S. Revisión de la validez de las escalas de valoración del riesgo de caídas en pacientes hospitalizados. Rev Esp Geriatr Gerontol. 2023;1(3):1–8. https://doi.org/10.1016/j.regg.2022.03.005
X
Referencias
Del Brutto OH, Mera RM, Rumbea DA, Recalde BY, Sedler MJ. Testing the reliability of the Downton Fall Risk Index for predicting incident falls in community-dwelling older adults. Rev Ecuatoriana de Neurología. 2022;31(3). http://dx.doi.org/10.46997/revecuatneurol31300016
X
Referencias
Gutiérrez-Valencia M, Leache L, Saiz LC. Review of the validity of fall risk assessment scales in hospitalised patients. Rev Esp Geriatr Gerontol. 2022;57(3):1–5. https://doi.org/10.1016/j.regg.2022.03.005
X
Referencias
Sanchis J, Bonanad C, García-Blas S, Ruiz V, Fernández-Cisnal A, Sastre C, et al. Long-term prognostic value of cognitive impairment on top of frailty in older adults after acute coronary syndrome. Journal of Clinical Medicine. 2021;10(3). https://doi.org/10.3390/jcm10030444
X
Referencias
Angamarca D, Muñoz D, González A, Domínguez J. Eficacia del Mini Mental y Pfeiffer (SPMSQ) para detectar deterioro cognitivo en mayores de 65 años. Revista Investigación en Salud. 2020;3(9):149–57. https://doi.org/10.33996/revistavive.v3i9.55
X
Referencias
Mamani R, Roque E, Colque N, Solorzano M. Actividad física y el deterioro cognitivo en adultos mayores. Revista Ciencias de la Actividad Física. 2023;24(1):1–14. https://doi.org/10.29035/rcaf.24.1.8
X
Referencias
Castillo MA, Hernández J. Percepción subjetiva de la calidad de vida según niveles de actividad física en mujeres mayores chilenas tras la pandemia de COVID-19. Retos. 2025;63:868–77. https://doi.org/10.47197/retos.v63.108693
X
Referencias
Briceño-Martínez A, Contreras-Pava P, León-Cely N, Araque-Peñaloza D, Rivera-Porras D. Caracterización de la calidad de vida en adultos mayores pertenecientes a cuatro asociaciones de Cúcuta mediante la Escala FUMAT. Rev Cient Signos Fónicos. 2021;29. https://ojs.unipamplona.edu.co/index.php/cdh/es/article/view/1297
X
Referencias
Rodríguez-Rodríguez V, Rojo-Pérez F, Pérez C, Molina-Martínez M, Fernández-Mayoralas G, Sánchez-González D, et al. The Impact of COVID-19 on Nursing Homes: Study Design and Population Description. Int J Environ Res Public Health. 2022;19:16629. https://doi.org/10.3390/ijerph192416629
X
Referencias
Ghența M, Matei A, Rothe F, Aartsen M, Precupetu I. Assessing the transferability potential of policy practices for older people. Archives of Public Health. 2025;83(56):1–9. https://doi.org/10.1186/s13690-025-01548-w
X
Referencias
Albuquerque G, Faleiros F, Corbo L, Maia E, França I, Bezerra S, et al. Validation of nursing educational technology for neurogenic bowel rehabilitation in people with spinal cord injury. Revista Cuidarte. 2024;15(2). https://doi.org/10.15649/cuidarte.3705
X
Referencias
Hu W, Chu J, Zhu Y, Chen X, Sun N, Han Q, et al. The longitudinal association between frailty, cognition, and quality of life in older Europeans. Gerontological Society of America. 2023;78(5):809–18. https://doi.org/10.1093/geronb/gbad013
X
Referencias
Martins R, Gomes S, Vicente P, Carvalho N, Batista S. The quality of life of people with multiple sclerosis in Portugal. Revista Cuidarte. 2024;15(2). https://doi.org/10.15649/cuidarte.2841
X
Referencias
Lee SL, Pearce E, Ajnakina O, Johnson S, Lewis G, Mann F, et al. The association between loneliness and depressive symptoms among adults aged 50 years and older: a 12-year population-based cohort study. The Lancet Psychiatry. 2021;8(1):48–57. http://dx.doi.org/10.1016/S2215-0366(20)30383-7
X
Referencias
Wang H-I, Gilbody S, Littlewood E, Baird K, Ekers D, McMillan D, et al. Cost-utility of behavioural activation for mitigating psychological impacts of COVID-19 on socially isolated older adults with depression and multiple long-term conditions compared with usual care. BMJ Mental Health. 2025;28:1–9. http://dx.doi.org/10.1136/bmjment-2024-301270
X
Referencias
Díaz-Veiga P, Sancho M, García Á, Rivas E, Abad E, Suárez N, et al. Efectos del Modelo de Atención Centrado en la Persona en la calidad de vida de personas con deterioro cognitivo de centros gerontológicos. Rev Esp Geriatr Gerontol. 2014;49(6):266–71. http://dx.doi.org/10.1016/j.regg.2014.06.003
X
Referencias
Khodadad-Kashi S, Sadat-Mirzazadeh Z, Saatchian V. Systematic Review and Meta-Analysis of Resistance Training on Quality of Life, Depression, Muscle Strength, and Functional Exercise Capacity in Older Adults Aged 60 Years or More. Biological Research for Nursing. 2022;25(1):1–22. https://doi.org/10.1177/10998004221120945
X
Referencias
Palacios-Navarro G, Santamaría R, Ramos P. Effects of a home care community-dwelling intervention on cognition, mental health, loneliness and quality of life in elder people: The VERA study. Int J Med Inform. 2024;185:e105378. https://doi.org/10.1016/j.ijmedinf.2024.105378
X
Referencias
Tavares D, Bolina A, Dias F, Ferreira P, Haas V. Quality of life of elderly: comparison between urban and rural areas. Invest Educ Enferm. 2013;31(3):401–13. https://doi.org/10.17533/udea.iee.20701
X
Referencias
Porras-Jiménez Y, Álvarez-Nieto C, Romero-Granados K, Pinzón-Ordoñez C, López-Medina I. Effectiveness of laughter therapy with healthcare clowns on the mood of hospitalised adults. Revista Cuidarte. 2025;16(1). https://doi.org/10.15649/cuidarte.4375
X
Referencias
Cárdenas P, Rodríguez-Blázquez C, João M, Ayala A, Rojo-Pérez F, Fernández-Mayoralas G, et al. Validation of the Spanish Version of the Fear of COVID-19 Scale (FCV-19S) in Long-Term Care Settings. Int J Environ Res Public Health. 2022;19:16183. https://doi.org/10.3390/ijerph192316183
X
Referencias
Verdugo MA, Gómez LE, Schalock RL, Arias B, Navas P. Measuring quality of life in people with intellectual and multiple disabilities: Validation of the San Martín scale. Research in Developmental Disabilities. 2014;35:75–86. https://doi.org/10.1016/j.ridd.2013.10.025
X
Referencias
Gonnord T, Clarys D, Boucard G, Esnard C. Positive impact of social relationships fostered by physical and/or cognitive group activity on older people’s quality of life: PRISMA systematic review. Frontiers in Psychology. 2023;14:e1166072. http://dx.doi.org/10.3389/fpsyg.2023.1166072
X
Referencias
Mohammadi Z, Mirzaei T, Ravari A, Kamiab Z. Comparison the effect of Otago and chair squat exercises on the fear of falling and the quality of life of the older adults: a clinical trial study. Aging Clin Exp Res. 2025;37(66):1–9. https://doi.org/10.1007/s40520-025-02951-7
X
Referencias
Maissan MJE, Van Raaij BFM, Festen J, Gussekloo J. A qualitative study regarding older people’s goals of care in relation to frailty status: finding meaning in ‘smaller things’ in life. Age and Ageing. 2025;54(afaf022):1–11. https://doi.org/10.1093/ageing/afaf022
X
Referencias
Jandaghian-Bidgoli M, Jamalnia S, Pashmforosh M, Shaterian N, Darabiyan P, Rafi A. The effect of Orem self-care model on the improvement of symptoms and quality of life in patients with diabetes: a scoping review. Investigación y Educación en Enfermería. 2023;42(1):e08. https://doi.org/10.17533/udea.iee.v42n1e08
X
Referencias
Andrews N, Brooks C, Board M, Fraser S, Latter S, Aplin K. Medicine Optimisation and Deprescribing Intervention Outcomes for Older People with Dementia or Mild Cognitive Impairment: A Systematic Review. Drugs & Aging. 2025. https://doi.org/10.1007/s40266-025-01189-2
Organización Mundial de la Salud. Reunión de Ministros de Salud del G7 en Kobe: alcanzar la cobertura sanitaria universal centrándose en el envejecimiento saludable y activo [Internet]. 2016. p. 2–3. Consulta: enero 09, 2025. https://www.who.int/es/director-general/speeches/detail/g7-kobe-health-ministers-meeting-attaining-universal-health-coverage-focusing-on-healthy-and-active-ageing
DANE. Departamento Administrativo Nacional de Estadística. Colombia registró la tasa de nacimientos más baja de la última década y crecieron las defunciones relacionadas con enfermedades transmitidas por mosquitos. 2024. Consulta: octubre 07, 2025. https://www.dane.gov.co/files/operaciones/EEVV/cp-EEVV-Itrim2024.pdf
World Health Organization. Ageing and health. 2025. p. 6–9. Consulta: octubre 07, 2025. https://www.who.int/news-room/fact-sheets/detail/ageing-and-health
Stephany T. Nursing and aging. Am J Nurs. 2019;119(10):10. https://doi.org/10.1097/01.NAJ.0000586068.10122.43
García L, Quevedo M, La Rosa Y, Leyva A. Calidad de vida percibida por adultos mayores. Revista Electrónica Medinay. 2020;27(1):16–25. https://www.medigraphic.com/pdfs/revciemedhab/cmh-2020/cmh201c.pdf
Gómez L, Verdugo M, Arias B, Navas P. Evaluación de la calidad de vida en personas mayores y con discapacidad: la Escala FUMAT. Interv Psicosoc. 2008;17:189–99. https://journals.copmadrid.org/pi/art/5938b4d054136e5d59ada6ec9c295d7a
Ministerio de Salud y Protección Social de Colombia. Decreto 681 de 2022. Política Pública Nacional de Envejecimiento y Vejez 2022–2031. 2022. https://www.minsalud.gov.co/Normatividad_Nuevo/Decreto%20No.%20681%20de%202022.pdf
Venegas-Sanabria C, Cavero-Redondo I, Martínez-Vizcaino V, Cano-Gutierrez A, Álvarez-Bueno C. Effect of multicomponent exercise in cognitive impairment: a systematic review and meta-analysis. BMC Geriatr. 2022;22(617). https://doi.org/10.1186/s12877-022-03302-1
Organización de las Naciones Unidas. Las enfermedades no transmisibles causan el 75 % de las muertes globales y van en aumento. 2023. https://news.un.org/es/story/2023/05/1521192
Baixinho CL, Madeira C, Alves S, Henriques MA, Dixe M. Falls and Preventive Practices among Institutionalized Older People. Int J Environ Res Public Health. 2022;19. https://doi.org/10.3390/ijerph19137577
Fuentes N, Lomelí R, Colmenares V. Calidad de vida del adulto mayor: una oportunidad para construir procesos de intervención desde el trabajo social. Políticas Soc Sect. 2024;2(3):121–39. https://politicassociales.uanl.mx/index.php/pss/article/view/111/91
Ministerio de Salud y Protección Social de Colombia. Minsalud actualiza política de envejecimiento y vejez. 2021. https://www.minsalud.gov.co/Paginas/Minsalud-actualiza-politica-de-envejecimiento-y-vejez.aspx
Manrique-Anaya Y, Pérez J, Sigalat E, Torres C. Apoyo social, capacidad funcional y calidad de vida en adultos mayores de centros de bienestar. Enfermería Global. 2025;76:1–15. https://doi.org/10.6018/eglobal.636591
Varela L. Health and quality of life in the elderly. Rev Perú Med Exp Salud Publica. 2016;33(2):199–201. http://dx.doi.org/10.17843/rpmesp.2016.332.2196
Martínez O, Mamarero O, González CLM. Calidad de vida del adulto mayor en un consultorio médico del municipio Jaruco. Rev Ciencias Médicas La Habana. 2016;22(1):30–41. https://revcmhabana.sld.cu/index.php/rcmh/article/view/925
Dogra S, Dunstan DW, Sugiyama T, Stathi A, Gardiner PA, Owen N. Active Aging and Public Health: Evidence, Implications, and Opportunities. Annu Rev Public Health. 2022;43:439–59. https://doi.org/10.1146/annurev-publhealth-052620-091107
Lozano-Vidal R, López-Pisa RM, Boyero-Granados A, Recio-Ramos S, Padín-Minaya C, Garzón-Quiñonez M, et al. Estratificación de la población mayor de 65 años en grupos de riesgo clínico. Enfermería Clínica. 2014;24(5):290–5. http://dx.doi.org/10.1016/j.enfcli.2014.06.001
García-Walker V. Elder’s life course theory and person-centered research: A lens for conducting ethical nursing research and mental health nursing practice with older adults aging with the diagnosis of schizophrenia. Psychiatr Ment Heal Nurs. 2022;1–17. https://doi.org/10.1111/jpm.12819
Briceño-Martinez A, Contreras-Pava A, León-Cely N, Araque-Peñaloza D, Rivera-Porras D. Caracterización de la calidad de vida en adultos mayores pertenecientes a cuatro asociaciones de Cúcuta mediante la Escala FUMAT. Rev Cient Signos Fónicos. 2021;7(2):1–25. https://ojs.unipamplona.edu.co/index.php/cdh/article/view/1297
Astorquiza B, Chingal O. ¿Cómo están nuestros ancianos? Una exploración empírica de la calidad de vida de las personas mayores en Colombia. Rev la CEPAL. 2019;(129):139–61. https://repositorio.cepal.org/server/api/core/bitstreams/d11de9d6-e529-4453-ab0d-410d002d5efd/content
López M, Aguilar L, MJ M. La calidad de vida percibida por personas adultas mayores urbanas no institucionalizadas en Tuxtla Gutiérrez, Chiapas. An en Gerontol. 2022;14(1):73–95. https://revistas.ucr.ac.cr/index.php/gerontologia/article/view/5012
Palma E, Peña A, Quinde V. FUMAT: Evaluación de la calidad de vida de los adultos mayores pospandemia. Rev Cient Arbitr Multidiscip PENTACIENCIAS. 2022;4(6):507–19. https://editorialalema.org/index.php/pentaciencias/article/view/400
Villalba A, Ramos S. Condiciones de vida y bienestar en la vejez: análisis de adultos mayores del Hospital Distrital de Ñemby, Paraguay. Scienti Americana. 2025;12(1):14–8. https://dx.doi.org/10.30545/scientiamericana.2025.ene-abr.3
Rodriguez-Jimenez M, Perez-Jorge D, Puerta-Araña I, Ariño-Mateo E. Quality of Life in Deafblind People and Its Effect on the Processes of Educational Adaptation and Social Inclusion in Canary Islands, Spain. Educ Sci. 2022;12:490. https://doi.org/10.3390/educsci12070490
Morales S, Calvo M. Deterioro cognitivo y calidad de vida en el adulto mayor del Centro de Jubilados Naciones Unidas del Instituto Ecuatoriano de Seguridad Social IESS de la ciudad de Quito, año 2020. Universidad Tecnológica Indoamérica; 2020. https://repositorio.uti.edu.ec/items/5dc50868-933c-4da3-9473-4947c1ffab15
Verdugo M, Gómez L, Arias B. Evaluación de la calidad de vida en personas mayores. La Escala FUMAT. Instituto Universitario de Integración en la Comunidad. Salamanca; 2009. http://sid.usal.es/idocs/F8/FDO23248/herramientas_4.pdf
Duarte-Ayala RE, Velasco-Rojano A. Validación psicométrica del índice de Barthel en adultos mayores mexicanos. Horiz Sanit. 2022;21(1). https://doi.org/10.19136/hs.a21n1.4519
Martinez-Hernandez B, Rosas-Carrasco O, Lopez-Teros M, Gonzalez-Rocha A, Muñoz-Aguirre P, Palazuelos-Gonzalez R, et al. Association between physical activity and physical and functional performance in non-institutionalized Mexican older adults: a cohort study. BMC Geriatr. 2022;22:1–11. https://doi.org/10.1186/s12877-022-03083-7
Dos-Santos V, Bassi-Dibai D, Ribeiro C, Nunes D, Marinho S, De-Oliveira G, et al. Barthel Index is a valid and reliable tool to measure the functional independence of cancer patients in palliative care. BMC Palliat Care. 2022;21:1–7. https://doi.org/10.1186/s12904-022-01017-z
Cantillo-Medina C, Ramírez-Perdomo C, Perdomo-Romero A. Habilidad de cuidado en cuidadores familiares de personas con enfermedad crónica y sobrecarga percibida. Cienc y Enfermería. 2018;24(16):1–12. http://dx.doi.org/10.4067/s0717-95532018000100216
Parra MD, Torres CC, Arboleda LB, Rivera R, Franco S, Santos J. Effectiveness of an Educational Nursing Intervention on Caring Ability and Burden in Family Caregivers of Patients with Chronic Non-Communicable Diseases: A Preventive Randomized Controlled Clinical Trial. Investig y Educ Enferm. 2019;37(1). http://dx.doi.org/10.17533/udea.iee.v37n1e04
Parada D, Carreño-Moreno S, Chaparro-Diaz L. Soledad, ansiedad y depresión en la adopción del rol de cuidador familiar del paciente crónico. Rev Cuid. 2023;14(1):e2451. http://dx.doi.org/10.15649/cuidarte.2451
Davis-Varona L. Evaluación del estado de fragilidad en adultos mayores aplicando la escala FRAIL. Arch méd Camagüey. 2024;28:e10046. https://revistaamc.sld.cu/index.php/amc/article/view/10046
Arboleda V, Muñoz-Rodríguez D, Segura A, Robledo C, Cardona D, et al. Profile in frail older people over 60 years of age in five Colombian cities, 2021. Med UPB. 2025;44(1). http://dx.doi.org/10.18566/medupb.v44n1.a03
Rosas-Carrasco O, Cruz-Arenas E, Parra-Rodríguez L, García-González AI, Contreras-González LH, Szlejf C. Cross-Cultural Adaptation and Validation of the FRAIL Scale to Assess Frailty in Mexican Adults. J Am Med Dir Assoc. 2016;17(12):1094–8. http://dx.doi.org/10.1016/j.jamda.2016.07.008
Mateo-Cervera A, Fernández-Carrasco S. Revisión de la validez de las escalas de valoración del riesgo de caídas en pacientes hospitalizados. Rev Esp Geriatr Gerontol. 2023;1(3):1–8. https://doi.org/10.1016/j.regg.2022.03.005
Del Brutto OH, Mera RM, Rumbea DA, Recalde BY, Sedler MJ. Testing the reliability of the Downton Fall Risk Index for predicting incident falls in community-dwelling older adults: A prospective study. Rev Ecuat Neurol. 2022;31(3). http://dx.doi.org/10.46997/revecuatneurol31300016
Gutiérrez-Valencia M, Leache L, Saiz LC. Revisión de la validez de las escalas de valoración del riesgo de caídas en pacientes hospitalizados. Rev Esp Geriatr Gerontol. 2022;57(3):1–5. https://doi.org/10.1016/j.regg.2022.03.005
Sanchis J, Bonanad C, García-Blas S, Ruiz V, Fernández-Cisnal A, Sastre C, et al. Long-Term Prognostic Value of Cognitive Impairment on Top of Frailty in Older Adults after Acute Coronary Syndrome. J Clin Med. 2021;10(3). https://doi.org/10.3390/jcm10030444
Angamarca D, Muñoz D, González A, Domínguez J. Eficacia del Mini Mental y Pfeiffer (SPMSQ) para detectar deterioro cognitivo en mayores de 65 años. Rev Investig en Salud. 2020;3(9):149–57. https://doi.org/10.33996/revistavive.v3i9.55
Mamani R, Roque E, Colque N, Solórzano M. Actividad física y el deterioro cognitivo en adultos mayores. Rev Cienc Act Fís. 2023;24(1):1–14. https://doi.org/10.29035/rcaf.24.1.8
Hosmer D, Lemeshow S. Model-Building Strategies and Methods for Logistic Regression. In: Applied Logistic Regression. 2013. p. 89–150. https://mybiostats.wordpress.com/wp-content/uploads/2015/03/model_building_strategies_and_methods_for_logistic_regression.pdf
Torres C, Vargas A. Perfil salud y calidad de vida de personas mayores de un Centro Gerontológico de Bucaramanga. Mendeley Data. 2025. https://doi.org/10.17632/6c4pt8zfgb.1
Castillo MA, Hernández J. Percepción subjetiva de la calidad de vida según niveles de actividad física en mujeres mayores chilenas tras la pandemia de COVID-19. Retos. 2025;63:868–77. https://doi.org/10.47197/retos.v63.108693
Meza J, Insaurralde A, Alviso D. Modelo matemático para estimar el índice de calidad de vida en adultos mayores usando la encuesta FUMAT. Mem Inst Investig Cienc Salud. 2021;19(3):44–53. http://dx.doi.org/10.18004/mem.iics/1812-9528/2021.019.03.44
Briceño-Martínez A, Contreras-Pava P, León-Cely N, Araque-Peñaloza D, Rivera-Porras D. Caracterización de la calidad de vida en adultos mayores pertenecientes a cuatro asociaciones de Cúcuta mediante la Escala FUMAT. Rev Cient Signos Fónicos. 2021;29. https://ojs.unipamplona.edu.co/index.php/cdh/es/article/view/1297
Maya E, Hernández J, Vargas X, Guzmán E. Evaluación de la calidad de vida de adultos mayores no institucionalizados de la CDMX a través de la escala FUMAT. Eureka. 2018;15(1):65–77. https://docs.bvsalud.org/biblioref/2018/06/885117/eureka-15-1-12.pdf
Rodríguez-Rodríguez V, Rojo-Pérez F, Pérez C, Molina-Martínez M, Fernández-Mayoralas G, Sánchez-González D, et al. The Impact of COVID-19 on Nursing Homes: Study Design and Population Description. Int J Environ Res Public Health. 2022;19:16629. https://doi.org/10.3390/ijerph192416629
Ghența M, Matei A, Rothe F, Aartsen M, Precupetu I. Assessing the transferability potential of policy practices for older people. Arch Public Health. 2025;83(56):1–9. https://doi.org/10.1186/s13690-025-01548-w
Albuquerque G, Faleiros F, Corbo L, Maia E, França I, Bezerra S, et al. Validation of nursing educational technology for neurogenic bowel rehabilitation in people with spinal cord injury. Rev Cuid. 2024;15(2). https://doi.org/10.15649/cuidarte.3705
Hu W, Chu J, Zhu Y, Chen X, Sun N, Han Q, et al. The Longitudinal Association Between Frailty, Cognition, and Quality of Life in Older Europeans. Gerontol Soc Am. 2023;78(5):809–18. https://doi.org/10.1093/geronb/gbad013
Pavel A, Paun R, Matei V, Rosca A, Tudose C. Quality of Life in People With Subjective Cognitive Decline. Alpha Psychiatry. 2023;24(2):60–4. http://dx.doi.org/10.5152/alphapsychiatry.2023.221007
Martins R, Gomes S, Vicente P, Carvalho N, Batista S. The quality of life of people with multiple sclerosis in Portugal. Rev Cuid. 2024;15(2). https://doi.org/10.15649/cuidarte.2841
Lee SL, Pearce E, Ajnakina O, Johnson S, Lewis G, Mann F, et al. The association between loneliness and depressive symptoms among adults aged 50 years and older: a 12-year population-based cohort study. The Lancet Psychiatry. 2021;8(1):48–57. http://dx.doi.org/10.1016/S2215-0366(20)30383-7
Wang H-I, Gilbody S, Littlewood E, Baird K, Ekers D, McMillan D, et al. Cost-utility of behavioural activation for mitigating psychological impacts of COVID-19 on socially isolated older adults with depression and multiple long-term conditions compared with usual care: results from a pragmatic randomised controlled trial. BMJ Ment Health. 2025;28:1–9. http://dx.doi.org/10.1136/bmjment-2024-301270
Díaz-Veiga P, Sancho M, García Á, Rivas E, Abad E, Suárez N, et al. Efectos del Modelo de Atención Centrado en la Persona en la calidad de vida de personas con deterioro cognitivo de centros gerontológicos. Rev Esp Geriatr Gerontol. 2014;49(6):266–71. http://dx.doi.org/10.1016/j.regg.2014.06.003
Khodadad-Kashi S, Sadat-Mirzazadeh Z, Saatchian V. Systematic Review and Meta-Analysis of Resistance Training on Quality of Life, Depression, Muscle Strength, and Functional Exercise Capacity in Older Adults Aged 60 Years or More. Biol Res Nurs. 2022;25(1):1–22. https://doi.org/10.1177/10998004221120945
Palacios-Navarro G, Santamaría R, Ramos P. Effects of a home care community-dwelling intervention on cognition, mental health, loneliness and quality of life in elder people: The VERA study. Int J Med Inform. 2024;185:e105378. https://doi.org/10.1016/j.ijmedinf.2024.105378
Chui H, Valdivia M. Los programas sociales y la calidad de vida de las personas adultas mayores en situación de extrema pobreza. O Mundo da Saúde. 2024;48:e15962024. https://doi.org/10.15343/0104-7809.202448e15962024E
Taveres D, Bolina A, Dias F, Ferreira P, Hass V. Quality of life of elderly: Comparison between urban and rural areas. Invest Educ Enferm. 2013;31(3):401–13. https://doi.org/10.17533/udea.iee.20701
Porras-Jimenez Y, Alvarez-Nieto C, Romero-Granados K, Pinzón-Ordoñez C, López-Medina I. Effectiveness of laughter therapy with healthcare clowns on the mood of hospitalised adults. Rev Cuid. 2025;16(1). https://doi.org/10.15649/cuidarte.4375
Cárdenas P, Rodríguez-Blázquez C, João M, Ayala A, Rojo-Pérez F, Fernández-Mayoralas G, et al. Validation of the Spanish Version of the Fear of COVID-19 Scale (FCV-19S) in Long-Term Care Settings. Int J Environ Res Public Health. 2022;19:16183. https://doi.org/10.3390/ijerph192316183
Verdugo MA, Go LE, Schalock RL, Arias B, Navas P. Measuring quality of life in people with intellectual and multiple disabilities: Validation of the San Martín scale. Res Dev Disabil. 2014;35:75–86. https://doi.org/10.1016/j.ridd.2013.10.025
Gonnord T, Clarys D, Boucard G, Esnard C. Positive impact of social relationships fostered by physical and/or cognitive group activity on older people’s quality of life: PRISMA systematic review. Front Psychol. 2023;14:e1166072. http://dx.doi.org/10.3389/fpsyg.2023.1166072
Mohammadi Z, Mirzaei T, Ravari A, Kamiab Z. Comparison the effect of Otago and chair squat exercises on the fear of falling and the quality of life of the older adults: a clinical trial study. Aging Clin Exp Res. 2025;37(66):1–9. https://doi.org/10.1007/s40520-025-02951-7
Maissan MJE, Van Raaij BFM, Festen J, Gussekloo J. A qualitative study regarding older people’s goals of care in relation to frailty status: finding meaning in “smaller things” in life. Age Ageing. 2025;54:afaf022. https://doi.org/10.1093/ageing/afaf022
Jandaghian-Bidgoli M, Jamalnia S, Pashmforosh M, Shaterian N, Darabiyan P, Rafi A. The effect of Orem self-care model on the improvement of symptoms and quality of life in patients with diabetes: A scoping review. Investig y Educ Enferm. 2023;42(1):e08. https://doi.org/10.17533/udea.iee.v42n1e08
Andrews N, Brooks C, Board M, Fraser S, Latter S, Aplin K. Medicine Optimisation and Deprescribing Intervention Outcomes for Older People with Dementia or Mild Cognitive Impairment: A Systematic Review. Drugs Aging. 2025. https://doi.org/10.1007/s40266-025-01189-2