Rev Cuid. 2025; 16(1): 4131
Resumo
Introdução: Os policiais militares enfrentam diariamente situações estressantes e potencialmente traumáticas, resultando em alta prevalência de estresse ocupacional e comorbidades mentais neste grupo. Apesar disso, a busca por serviços de assistência em saúde mental por esta categoria de profissionais enfrenta desafios estruturais ainda insuficientemente discutidos. Objetivo: Determinar os fatores que mais influenciam a busca, oferta e utilização de serviços de saúde mental por policiais por meio de uma revisão integrativa da literatura. Materiais e Métodos: A busca pelos artigos foi conduzida nas bases de dados Biblioteca Virtual em Saúde (BVS), MEDLINE, Scopus e Embase. Após as etapas de seleção, 23 artigos foram incluídos para análise nesta revisão. Resultados: Os principais resultados indicam que o estigma social, o desconhecimento sobre o assunto e as deficiências organizacionais são aspectos cruciais que dificultam a busca por serviços de bem-estar psicológico na área policial. Discussão: Apesar dos inúmeros obstáculos na procura de cuidados de saúde mental na polícia, foi destacado que o apoio familiar e o desenvolvimento profissional estão positivamente relacionados com a procura de ajuda. Conclusão: São necessárias mais pesquisas para avaliar os programas de saúde mental e compreender melhor as dificuldades na implementação desses serviços. Promover a busca por ajuda psicológica é essencial para melhorar a saúde dos policiais e a segurança da população.
Palavras-Chave: Polícia; Saúde Mental; Assistência à Saúde Mental; Estresse Psicológico; Saúde Ocupacional.
Abstract
Introduction: Military police officers daily face stressful and potentially traumatic situations, resulting in a high prevalence of occupational stress and mental comorbidities within this group. Despite this, the pursuit of mental health services by these professionals encounters structural challenges that are still insufficiently discussed. Objective: To determine the factors that most influence the search for, provision of, and utilization of mental health services by police officers through an integrative literature review. Materials and Methods: The search for articles was conducted using the following databases: Virtual Health Library (VHL), MEDLINE, Scopus, and Embase. After the selection process, 23 articles were included for analysis in this review. Results: The main findings indicate that social stigma, lack of knowledge on the subject, and organizational deficiencies are critical aspects that hinder the pursuit of psychological well-being services in the police field. Discussion: Despite the many barriers to police officers seeking mental health care, it was highlighted that family support and professional development are positively related to help-seeking behavior. Conclusion: Further research is needed to evaluate mental health programs and better understand the difficulties in implementing these services. Promoting the search for psychological help is essential to improving police officers' health and population's safety.
Keywords: Police; Mental Health; Mental Health Assistance; Stress Psychological; Occupational Health.
Resumen
Introducción: Los policías militares enfrentan diariamente situaciones estresantes y potencialmente traumáticas, resultando en una alta prevalencia de estrés ocupacional y comorbilidades mentales en este grupo. A pesar de esto, la búsqueda de servicios de atención en salud mental por parte de esta categoría de profesionales enfrenta desafíos estructurales que aún no se han discutido lo suficiente. Objetivo: Determinar los factores que más influyen en la búsqueda, oferta y utilización de los servicios de salud mental por parte de los policías militares mediante una revisión integradora de la literatura. Materiales y Métodos: La búsqueda de artículos se realizó en las bases de datos Biblioteca Virtual en Salud (BVS), MEDLINE, Scopus y Embase. Tras las etapas de selección, se incluyeron 23 artículos para el análisis en esta revisión. Resultados: Los principales resultados indican que el estigma social, el desconocimiento acerca del tema y las deficiencias organizativas son aspectos cruciales que dificultan la búsqueda de servicios de bienestar psicológico en el ámbito policial. Discusión: A pesar de los numerosos obstáculos en la búsqueda de atención en salud mental en la policía, se destacó que el apoyo familiar y el desarrollo profesional están relacionados positivamente con la búsqueda de ayuda. Conclusión: Es necesaria más investigación para evaluar los programas de salud mental y comprender mejor las dificultades en la implementación de estos servicios. Promover la búsqueda de ayuda psicológica es esencial para mejorar la salud de los policías y la seguridad de la población.
Palabras Clave: Policía; Salud Mental; Atención a la Salud Mental; Estrés Psicológico; Salud Ocupacional.
Introdução
A exposição diária dos policiais no trabalho está fortemente associada a sintomas físicos e mentais, como depressão, ansiedade, transtorno de estresse pós-traumático e ideação suicida1. No entanto, apesar da alta prevalência de comorbidades mentais dentro desse grupo de profissionais, a busca por assistência em saúde mental por policiais é frequentemente afetada pelo preconceito e estigma inerentes às instituições, e resulta em desafios significativos para a plenitude do bem-estar emocional desses profissionais. Além do preconceito e do estigma, existem outras barreiras significativas no acesso aos serviços de saúde, como a falta de conhecimento, uma visão distorcida da eficácia dos tratamentos e o medo das repercussões sociais e económicas2.
Estudos evidenciam que os fatores de risco psicossocial presentes no ambiente de trabalho dos policiais militares contribuem significativamente para o comprometimento físico, como manifestações cardiovasculares, respiratórias, gastrointestinais, dermatológicas e musculoesqueléticas, bem como para o surgimento de transtornos emocionais e cognitivos3. Esses fatores abrangem um amplo espectro de elementos que impactam na saúde e qualidade de vida desses profissionais. Paralelamente, estudos na área da saúde mental têm consistentemente demonstrado que a função do policial militar é percebida como altamente estressante. Os eventos com os quais esses profissionais se deparam são variados, exigindo intervenção em situações de conflito e tensão intensos4.
O policial deve discernir entre o certo e o errado e tomar decisões em circunstâncias emergenciais, muitas vezes sem acesso a todas as informações necessárias para uma escolha acertada. Adicionalmente, esses profissionais enfrentam desafios como hierarquia rígida, excesso de burocracia, desequilíbrio entre recursos disponíveis e demandas, falta de suporte adequado do sistema policial, falta de preparo e hostilidade por parte da população em relação à imagem pública da polícia. O perigo constante, tanto no horário de trabalho quanto fora dele, e as ameaças dirigidas às suas famílias são estressores intrínsecos à profissão5.
A combinação desses fatores resulta em alto estresse no trabalho, levando a um distanciamento significativo de suas funções e a custos elevados para os cofres públicos1. Por outro lado, quando satisfeitos e realizados profissionalmente, os policiais tendem a apoiar mais os colegas de trabalho e os superiores, o que pode resultar em níveis ainda mais altos de bem-estar e motivação. Esse sentimento de satisfação com o trabalho compreende o engajamento no trabalho, um estado cognitivo afetivo positivo relacionado à profissão, que envolve comprometimento e alinhamento do profissional com o ambiente e a atividade laboral6.
Este cenário reforça a necessidade urgente de intervenções eficazes em saúde mental direcionadas a essa população. Contudo, a identificação e compreensão dos elementos que funcionam como obstáculos à iniciativa de policiais em busca de assistência em saúde mental reveste-se de um imperativo crucial para que intervenções estratégicas em saúde mental possam ser concebidas e implementadas com êxito para essa categoria de profissionais. Diante deste contexto, o objetivo deste trabalho é identificar os desafios estruturais e facilitadores que influenciam a procura de serviços de saúde mental por policiais militares.
Materiais e Métodos
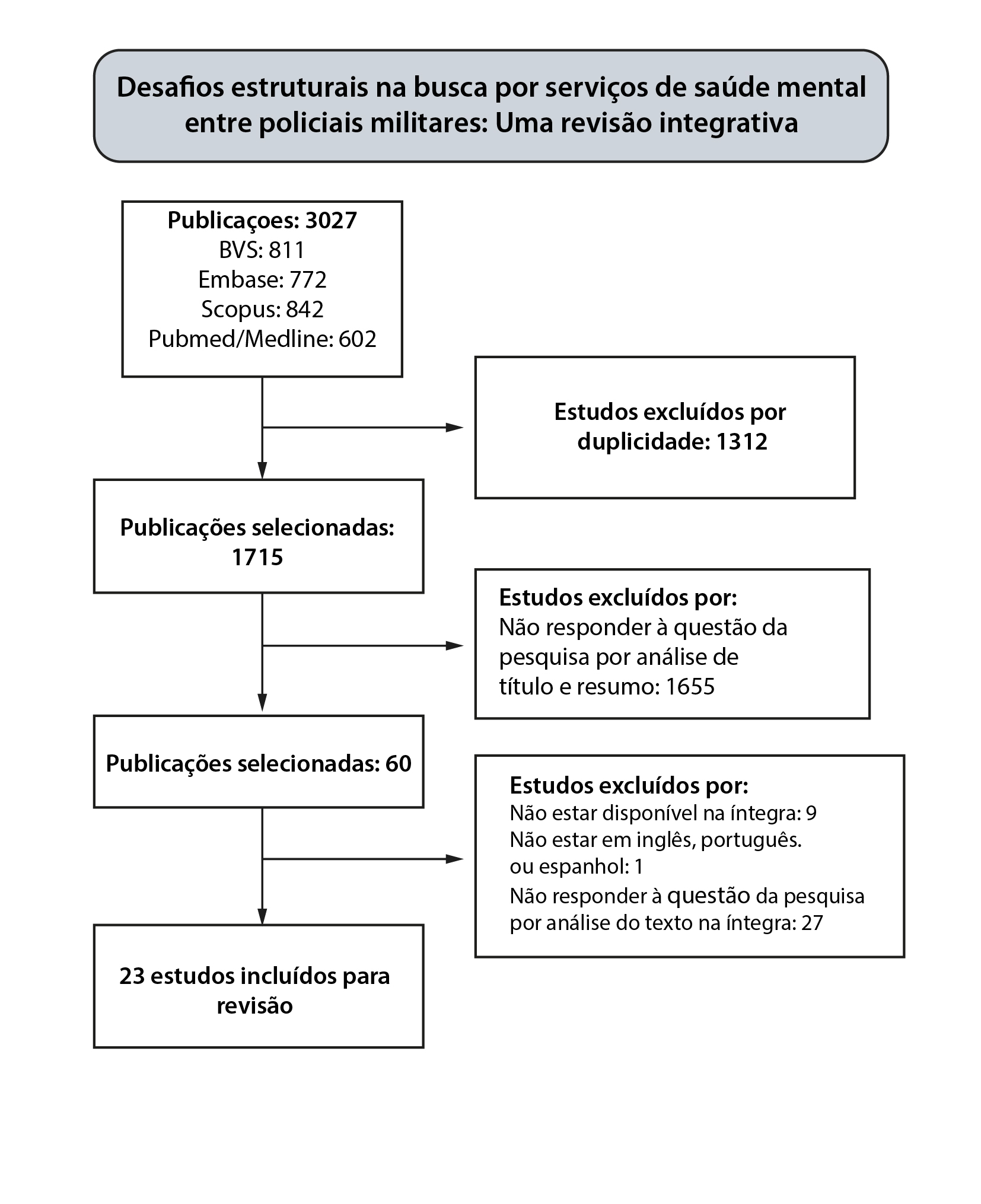
Trata-se de uma revisão integrativa de literatura com busca de alta sensibilidade, estudo conduzido a partir de fontes secundárias e através de pesquisa bibliográfica de caráter exploratório e abordagem qualitativa. Inicialmente, foram traçadas as seguintes etapas: identificação do tema e da questão norteadora; estabelecimento de critérios para inclusão e exclusão de estudos; extração dos dados dos estudos primários; avaliação dos estudos a serem incluídos na revisão; interpretação dos resultados; apresentação da revisão/síntese do conhecimento.
A elaboração da questão de pesquisa foi fundamentada na estratégia PICo, na qual “P” refere-se à população/problema do estudo (Policiais); “I” à fenômeno de interesse (Busca por serviços); “Co” ao contexto (Saúde mental), de forma a ser norteada pela pergunta: Quais são os principais desafios que dificultam ou facilitam o uso de serviços de saúde mental por policiais?
O levantamento e análise dos artigos ocorreu durante o mês de abril de 2023. Para a seleção dos estudos, foram utilizadas bases de dados em saúde via Acesso CAFe do Portal de Periódicos da Capes: Biblioteca Virtual em Saúde (BVS), Medical Literature Analysis and Retrieval System Online Complete (MEDLINE via PubMed), Scopus e Embase. Os critérios de inclusão para seleção dos artigos foram baseados na língua de publicação que devem incluir português, inglês ou espanhol, disponibilidade na íntegra, e abordagem da temática escolhida (a busca de policiais por serviços de saúde mental). Já os critérios de exclusão foram: artigos duplicados em bases de dados diferentes, estudos de revisão, editoriais, resumos, notas de editor, teses, dissertações e livros.
A pesquisa dos artigos foi realizada a partir de descritores contidos no MeSH termos (Medical Subject Heading Terms), no DeCS (Descritores em Ciências da Saúde) e no Emtree, a fim de obter as palavras-chave para a chave de busca. Foram escolhidos os descritores: Polícia (Police), Saúde Mental (Mental Health) e Assistência em Saúde Mental (Mental Health Services). O cruzamento dos descritores e seus sinônimos foi realizado com os operadores booleanos “AND” e “OR”, de modo que foi estabelecida a chave de busca simplificada: Polícia AND Saúde Mental AND Assistência em Saúde Mental.
Para a seleção e análise dos artigos, foi utilizado o aplicativo web “Rayyan Systems Inc.”, que permitiu a exclusão de duplicatas e seleção dos artigos de interesse a partir dos critérios de inclusão e exclusão previamente determinados. A análise primária foi realizada a partir da leitura do título, resumo e palavras-chave dos artigos por três pesquisadores independentes e às cegas (n=3027). Depois dessa análise inicial, um novo pesquisador foi incluído para a resolução dos conflitos das decisões dos artigos, a fim de chegar ao consenso dos artigos que seriam selecionados para leitura na íntegra. Após as discussões de resolução dos conflitos, foram lidos e analisados na íntegra os artigos que viriam a compor os resultados do estudo (n=60), utilizando-se instrumento de cunho qualitativo desenvolvido por Ursi (2005)7, para análise e tabulação dos dados (Figura 1). Os dados coletados em sua totalidade estão disponíveis para acesso e consulta gratuitos no Mendeley Data8.
A Ética em Pesquisa foi preservada em sua totalidade durante a elaboração do presente artigo. Por se tratar de uma revisão de literatura de caráter integrativo, não houve a necessidade de obter um parecer junto ao Comitê de Ética em Pesquisa - CEP.
Resultados
O estudo proporcionou uma visão detalhada dos desafios estruturais que moldam a busca por serviços de saúde mental entre os policiais militares. A seguir, estão apresentados, no Tabela 1, os principais achados relevantes, destacando os desfechos dos estudos que influenciam a dinâmica dessa iniciativa.
Com base na combinação dos descritores e critérios de inclusão e exclusão previamente estabelecidos, foram selecionados 23 artigos, cujos anos de publicação variaram de 1975 a 2023, sendo que o maior número de publicações foi em 2020 (30,43%), enquanto nos anos de 1975, 1977, 2012, 2018 e 2023 foi incluída apenas 1 publicação sobre o tema. Cinco países conduziram os estudos incluídos nesta revisão no período considerado, sendo eles: Estados Unidos, Canadá, Reino Unido, China e Austrália, com predominância de estudos nos Estados Unidos (60,86%) e Canadá (26,08%). Todos os estudos foram do tipo corte transversal (100%), com a seguinte distribuição de metodologias: 14 estudos de abordagem quantitativa, 5 estudos de abordagem qualitativa e 4 estudos de abordagem quali-quantitativa (Tabela 1).
Tabela 1. Perfil dos artigos incluídos na revisão integrativa
X
Tabela 1. Perfil dos artigos incluídos na revisão integrativa
| N |
País |
Amostra (n) |
Desfechos |
| Padilla, (2023) 9 |
EUA |
134 participantes |
O desconhecimento dos serviços de saúde mental, a falta de tempo e o receio das repercussões sociais são barreiras para o uso dos serviços, entretanto, discutir as intervenções deixa-os mais confortáveis em participar. |
| Price et al., (2022)10 |
Canadá |
11 manuais de apoio |
Há necessidade de aprimorar a compreensão do suporte entre pares disponível para os Profissionais de Serviço Público (PSP) no Canadá. |
| Daniel; Treece, (2022)11 |
EUA |
86 participantes |
O estresse traumático secundário é o principal fator associado à busca de serviços de saúde mental entre profissionais de aplicação da lei. Pressão social e engajamento social são preditores significativos desse comportamento. |
| Kyrona et al. (2021)12 |
Austrália |
14.868 participantes |
Funcionários das organizações de polícia e serviços de emergência têm taxas mais altas de problemas de saúde mental em comparação com a população em geral. |
| DePierro et al. (2021)13 |
EUA |
13.049 participantes |
Socorristas não tradicionais apresentam taxas mais altas de estigma em relação à saúde mental e encontram mais barreiras para cuidados em comparação com os policiais que responderam ao World Trade Center. |
| Drew et al. (2021)14 |
EUA e Austrália |
7963 participantes |
Destaca a complexidade das relações entre estigma, busca de ajuda e saúde mental, indicando a necessidade de compreensão mais profunda. |
| Hofer; Savell, (2021)15 |
EUA |
48 participantes |
Os policiais se mostraram dispostos a se engajar em serviços de saúde mental, apesar das barreiras do estigma estrutural e a falta de confiança nos serviços. |
| Smith-MacDonald et al. (2021) 16 |
Canadá |
31 participantes |
A saúde digital é um modelo de atendimento viável para militares, ex-combatentes e profissionais de segurança pública. |
| Burns & Buchanan, (2020)17 |
Canadá |
20 participantes |
O nível de compreensão dos participantes sobre os impactos psicológicos potenciais do trabalho policial e as atitudes das pessoas ao seu redor influenciam na busca por serviços. |
| Carleton et al., (2020)18 |
Canadá |
4.020 participantes |
Apoio do cônjuge, treinamento em saúde mental e natureza da profissão são fatores que influenciam positivamente o acesso a serviços psicológicos. |
| Ricciardelli et al., (2020)19 |
Canadá |
33 participantes |
A ideia de ser rejeitado pelos colegas foi tida como uma barreira significativa para a comunicação sobre saúde mental e acesso a tratamento. |
| Jetelina et al. (2020) 20 |
EUA |
434 participantes |
A falta de consciência sobre o impacto do trabalho na saúde mental, juntamente com barreiras como confidencialidade e incompreensão dos psicólogos sobre a profissão, contribui para a não busca de tratamento por parte dos oficiais. |
| Krakauer et al. (2020)21 |
Canadá |
4.108 PSP |
Níveis mais elevados de conhecimento sobre saúde mental foram associados a um menor estigma e maior vontade de procurar serviços de saúde mental. |
| Tatebe et al. (2020) 22 |
EUA |
258 participantes |
Os centros de trauma são locais ideais e seguros tanto para rastrear o TEPT quanto para oferecer assistência em saúde mental. |
| Zhu et al. (2020) 23 |
China |
5467 participantes |
A saúde mental da polícia foi melhor que a do público geral, exceto para mulheres policiais em posições de guarda, que apresentaram pior estado mental. |
| Thoen et al. (2019) 24 |
EUA |
55 agências |
Os programas de prevenção ao suicídio frequentemente não são formalizados e o seu oferecimento por parte da agência influencia no bem-estar dos policiais. |
| Ramchand et al. (2019) 25 |
EUA |
110 agências |
A maioria das agências desejam expandir serviços de saúde mental, mas enfrenta restrições orçamentárias e desafios operacionais. Agências menores podem se beneficiar de parcerias estratégicas. |
| McDevitt, (2018) 26 |
EUA |
990 participantes |
Embora estratégias de tratamento sejam eficazes, policiais podem persistir com sintomas de TEPT e dificuldades de concentração. |
| Hyland et al. (2015)27 |
Reino Unido |
331 participantes |
Abertura psicológica e propensão à busca de ajuda estão positivamente ligadas às intenções de buscar aconselhamento, enquanto as diferenças de personalidade têm um papel pequeno, mas significativo, no engajamento em serviços de aconselhamento. |
| Karaffa; Ko, (2015)28 |
EUA |
248 participantes |
O estigma público e o estigma pessoal se relacionam negativamente com a busca por ajuda psicológica profissional. |
| Fox et al. (2012)29 |
EUA |
150 participantes |
A maioria dos policiais com transtornos de saúde mental não acessa serviços de saúde devido a fatores modificáveis, como preocupação com a confidencialidade dos serviços e falta de orientação e treinamento por parte dos profissionais de saúde. |
| Brown et al. (1977) 30 |
EUA |
52 participantes |
Os policiais são receptivos a vários serviços de saúde mental, embora menos entusiasmados com o valor dos serviços do que os profissionais, e usavam os serviços para melhorar aspectos de sua vida pessoal e profissional. |
| Teese; Van Wormer, (1975)31 |
EUA |
10 departamentos |
Os oficiais tornaram-se menos resistentes e mais abertos à medida que perceberam que os consultores tinham entendido sua perspectiva, apesar de existir uma suspeita subjacente aos profissionais de saúde mental. |
Nos estudos quantitativos, foram utilizados como ferramenta formulários, questionários e escalas, específicos e não específicos para policiais. Dentre os específicos para policiais, destacam-se os instrumentos: Police Stress Survey32, Procedural Justice Scale33, Inventory of Attitudes Toward Seeking Mental Health Services34, The Police Life Events Schedule35 e questionários de autoria própria. Dentre os instrumentos não específicos, foram utilizados os questionários e escalas Perceived Stress Scale36, Trauma Experience Questionnaire35 (TEQ) Structured Interview for PTSD37 (SI–PTSD) Clinician-Administered PTSD Scale38 (CAPS), PTSD Checklist for DSM-5 (PCL-5) e Posttraumatic Growth Inventory39. Já nos estudos qualitativos, a ferramenta mais utilizada foi a entrevista semiestruturada e o relato (Tabela 1).
As amostras analisadas nos estudos variaram muito em tamanho, sendo compostas por policiais de atuação operacional e administrativa, profissionais de segurança pública em geral (incluindo policiais, bombeiros, paramédicos e socorristas, pessoal de resgate e inteligência operacional), profissionais de saúde que lidam com saúde mental de policiais, além de agências e departamentos policiais (Tabela 1).
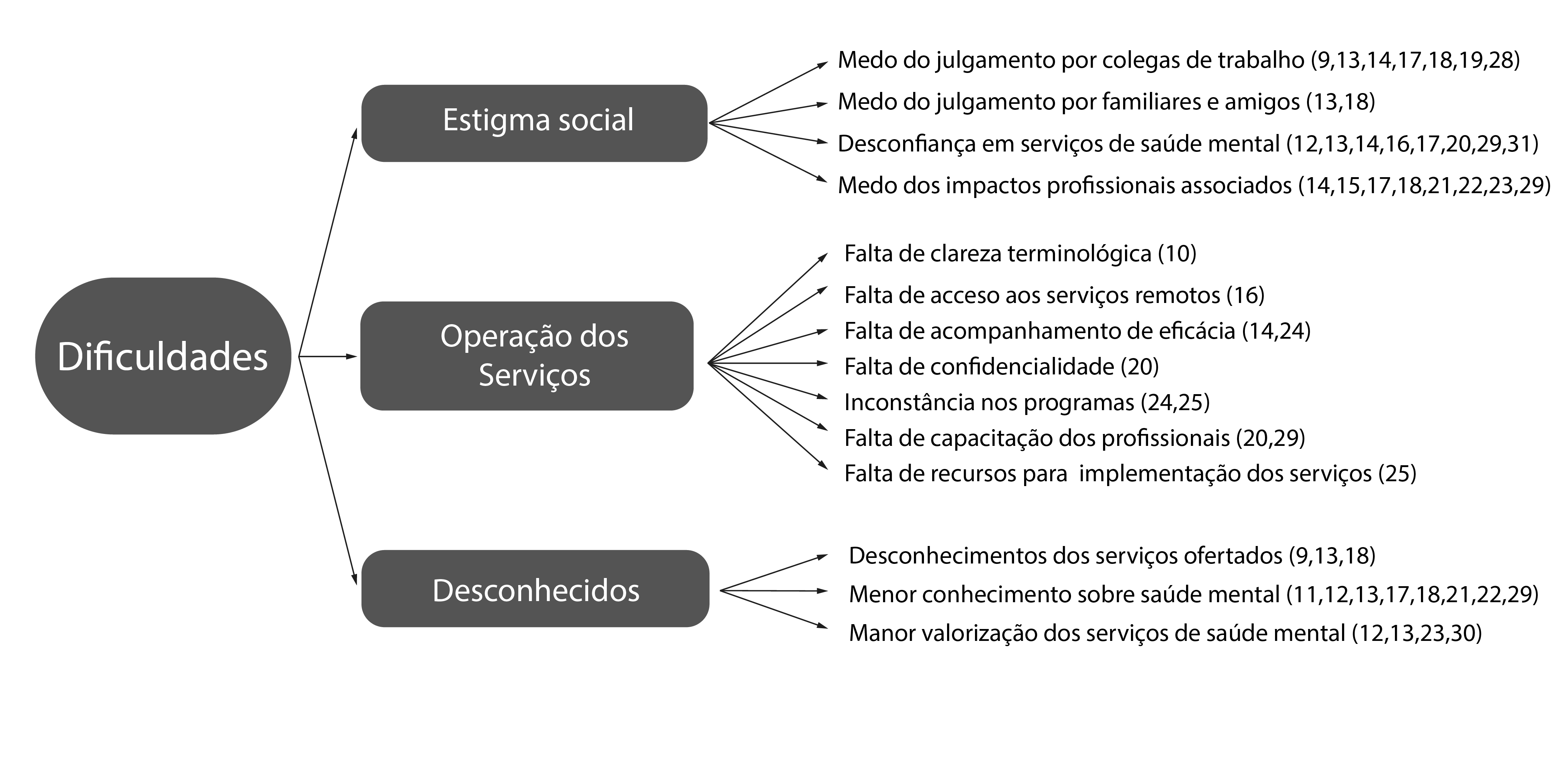
Na Figura 2, estão detalhadas as variáveis que mais expressam os desafios estruturais na busca por serviços de saúde mental por policiais militares, sendo estas: estigma social (n=17), operalização dos serviços existentes (n=0) e desconhecimentos de informações fundamentais para promover a adesão ao cuidado psicológico (n=0).
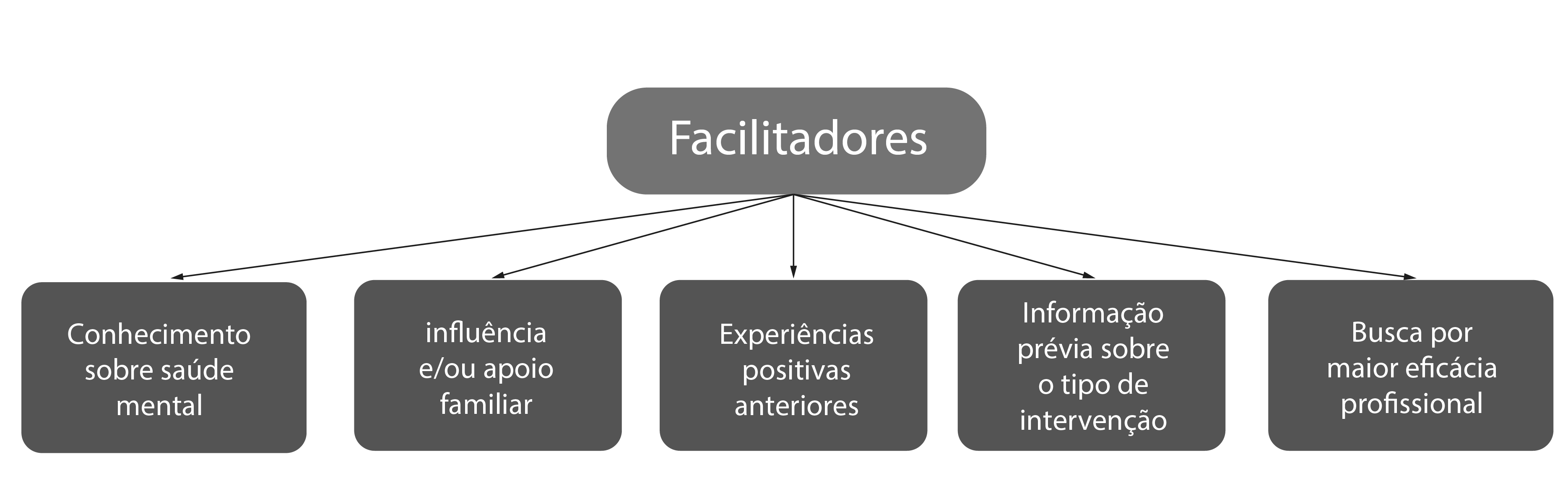
Neste seguimento, os artigos também expuseram algumas variáveis que facilitam a busca por serviços de saúde mental pelos policiais militares, revelando que possuir conhecimento sobre saúde mental favorece a busca (n=1), a influência e apoio de familiares (n=2), experiências positivas anteriores (n=1), possuir informações prévias sobre o tipo de intervenção adotado (n=1), e a busca por maior eficácia profissional (n=3) (Figura 3).
Esses achados fornecem uma base sólida para a formulação de estratégias direcionadas, visando superar esses desafios estruturais e promover um ambiente propício à saúde mental dos policiais militares. O entendimento desses elementos é essencial para orientar intervenções eficazes e, por fim, melhorar a qualidade de vida desses profissionais dedicados.
Discussão
Os artigos analisados evidenciaram três variáveis principais que estão diretas ou indiretamente relacionadas às dificuldades enfrentadas pelos policiais para acessar os serviços de saúde mental, cujas incluem o estigma social, as restrições na disponibilidade de serviços existentes e a falta de conhecimento, além das desinformações, frequentemente, associadas de maneira negativa ao uso desses serviços.
O estigma social pode decorrer de características estruturais inerente à instituição policial, embasada na visão estereotipada do policial, historicamente representada pelo homem, com grande aporte físico e que nunca deve demonstrar fragilidade emocional. Logo, para muitos dos policiais que responderam aos estudos, utilizar algum serviço de saúde mental como forma de suporte psicossocial, significaria demonstrar fraqueza mental e emocional19, o que destoa da imagem que buscam apresentar, isto é, de se mostrarem completamente seguros de si para a própria equipe17.
Nesse sentido, parte da rejeição à busca por serviços de saúde mental associa-se ao receio de demonstrar tais vulnerabilidades e serem vistos por seus colegas e superiores como indivíduos fracos ou inadequados para lidar com os serviços envolvidos nas atividades policiais14,19. Ainda que em menor proporção, em relação ao julgamento de colegas de profissão, também existe a preocupação quanto à percepção negativa de familiares e amigos, consequentemente, esses indivíduos optam por lidar sozinhos com as situações de sofrimento emocional, já que mesmo no nicho familiar, não se sentem seguros para demonstrar suas vulnerabilidades psicológicas e emocionais13.
Outra barreira significativa, que também pode ser associada à desinformação, é a desconfiança em serviços de saúde mental, tanto em relação à incerteza dos benefícios práticos, quanto à garantia da privacidade. Nesse sentido, uma dúvida frequente no imaginário dos policiais é se a busca pelo atendimento irá, de fato, trazer resultados de melhora, de forma que muitos deles recorrem à internalização dos sentimentos e ao isolamento como alternativa, gerando um ciclo de retroalimentação do estigma e agravamento das condições de saúde mental17.
A desconfiança na confidencialidade das informações trocadas durante as consultas associa-se, também, ao estigma estrutural, já que o maior receio por parte dos policiais está relacionado aos potenciais consequências do vazamento de informações e os impactos na carreira29,20,13. Acrescenta-se a isso, que a modalidade de atendimento psicológico à distância, serviço que tem se tornado cada vez mais comum em face das necessidades advindas da pandemia de Covid-19, gera uma apreensão ainda maior quanto à segurança e à privacidade do paciente, já que existe o receio de que as informações trocadas nos atendimentos possam ficar salvas e/ou serem compartilhadas na forma de fotos ou vídeos, por exemplo16.
Adicionalmente, a preocupação também se estende às consequências negativas no trabalho, com possíveis impactos diretos na carreira, como perda de oportunidades de ascensão de cargos, afastamento da atividade policial, perda da estabilidade financeira e até mesmo do porte de armas17,13,15. O temor de que colegas de cargos inferiores, equivalentes ou superiores descubram e observem o sujeito como fragilizado ou incompetente, bem como o medo de uma possível retaliação por parte da agência policial, está entre os principais temores que obstaculizam a busca por serviços de saúde mental pelos policiais9.
Para policiais do sexo feminino, o estigma inerente à organização policial é agravado por questões de gênero e pela cultura machista, uma vez que, para serem vistas como igualmente confiáveis diante dos homens, muitas delas sentem que precisam coibir toda e qualquer manifestação de vulnerabilidade, mesmo que isso signifique retardar o acesso aos serviços psicológicos até entrarem num estado de significante angústia, sendo, em geral, ainda menos propensas do que os homens a buscar ajuda psicológica17.
Outra barreira ao uso de serviços de saúde mental identificada nesta revisão foi o desconhecimento dos indicativos de uma saúde mental fragilizada. Nesse sentido, os policiais podem confundir os sinais e sintomas de estresse ocupacional com características normais do ofício, o que pode contribuir para a subestimação ou ignorância de um possível sofrimento e/ou vivência de transtorno de saúde mental19. Esta falta de reconhecimento precoce pode resultar em um agravamento dos sintomas e na relutância em procurar assistência, prolongando o sofrimento psicológico e impactando negativamente o bem-estar geral desse público.
A falta de informações e orientações quanto à disponibilidade desses serviços também dificulta o acesso para aqueles adeptos a buscarem ajuda, já que, frequentemente, estes não sabem a quem recorrer, mesmo quando esses serviços são ocasionalmente oferecidos pelos departamentos de polícia9,13,18.
Outros fatores, mais relacionados a questões organizacionais do que ao estigma propriamente dito, incluem a falta de formalização nos serviços e treinamentos de saúde mental oferecidos pelos próprios departamentos policiais15,24,25. Não raramente, o manejo dos policiais que lidaram com situações potencialmente traumáticas como, por exemplo, a morte de um colega em campo, não segue um plano de intervenção reconhecida e comprovadamente eficaz, ficando a cargo da decisão pessoal e subjetiva de algum superior, de forma que este decidirá se o policial precisará ou não de assistência em saúde mental. A ausência de um protocolo sistematizado e consistente, com políticas formais que definem os tipos de incidentes que promoverão acompanhamento, dificulta a inserção do policial numa rede de apoio em saúde mental15.
Além disso, embora haja um interesse predominante por parte das agências e departamentos policiais em ampliar os programas de apoio e assistência em saúde mental para os policiais, estas enfrentam limitações orçamentárias persistentes e desafios operacionais contínuos, o que dificulta a continuidade do tratamento para os policiais e a avaliação da eficácia dos serviços disponibilizados25. Sem estratégias metodológicas bem estabelecidas de avaliação de resultados e do impacto na saúde mental dos policiais, principalmente a longo prazo, o arsenal de evidências científicas para muitas das abordagens utilizadas permanece escasso.
No que diz respeito aos elementos que favorecem a procura por serviços de saúde mental entre policiais, embora a maioria dos estudos abordados nesta revisão não tenha diretamente explorado esses fatores, é possível destacar alguns aspectos relevantes. Destacam-se, entre eles, a compreensão de princípios fundamentais relacionados à saúde mental e às metodologias empregadas no tratamento, a busca contínua por aprimoramento para enfrentar os desafios da profissão, a acumulação de experiência ao longo do tempo, o apoio recebido da família e de amigos, além de experiências prévias positivas com o uso de tais serviços.
Sobre isso, existe uma relação positiva entre o nível de conhecimento em saúde mental e a maior propensão à busca por ajuda profissional, enquanto esta relação é inversa quando se trata do estigma. O estigma, por sua vez, diminui à medida que a consciência acerca dos benefícios desses serviços aumenta21. Nesse contexto, a elucidação prévia sobre quais metodologias e intervenções serão aplicadas nos atendimentos torna os policiais mais dispostos a engajar e a manter a participação ao longo do tempo no tratamento9.
A busca por aperfeiçoamento na carreira também foi apontada como um importante facilitador à busca por serviços de saúde mental, uma vez que os policiais procuram os profissionais a fim de ter um guia para lidar de maneira mais saudável com os impactos emocionais das intercorrências diárias da profissão, assim como um ouvinte empático capaz de entender suas perspectivas15,30,31. Essa procura se torna ainda maior quanto maior for o tempo de experiência profissional e o histórico positivo com o uso dos serviços de saúde mental31.
Outro importante benefício é o apoio familiar e de amigos, que normalmente são os grupos de pessoas mais próximas, capazes de perceber o sofrimento psicológico dos policiais e aconselhar a busca por tratamento. Além disso, a interação e construção da rede de apoio com entes queridos também é importante ao longo do tratamento, por serem, muitas vezes, o suporte e a motivação para a recuperação dos profissionais15,23.
Apesar das informações pertinentes apresentadas neste estudo, é importante destacar que os artigos incluídos nesta revisão são de difícil comparação, haja vista a variedade de metodologias, escalas e variáveis presentes em cada artigo. Os artigos avaliados foram provenientes de diferentes países, com realidades únicas e distintas, exigindo o uso de instrumentos diversos de estudo científico. A presente revisão não analisa a eficácia dos tipos de programas de saúde mental ofertados aos policiais devido às dificuldades comparativas mencionadas. Outra limitação deste estudo consiste na impossibilidade de acompanhar a evolução diária das inúmeras publicações sobre o tema, uma vez que se trata de assunto atual e pouco conhecido, e que novos artigos vêm sendo publicados diariamente.
Conclusão
Os resultados demonstram como o estigma social, a falta de acesso ao suporte em saúde mental e o desconhecimento sobre esse assunto são aspectos cruciais que obstaculizam a busca por serviços de bem-estar psicológico no meio policial. Além disso, apontam que fatores como apoio familiar, busca por aperfeiçoamento profissional e conhecimento em saúde mental se associam positivamente com a busca de ajuda psicológica pelos policiais.
Entretanto, ainda são necessárias pesquisas futuras que avaliem a eficácia dos programas de saúde mental ofertados, analisando, sobretudo, aqueles que mais estimulam a busca por ajuda por parte dos policiais, além de pesquisas que levem em consideração as dificuldades e os facilitadores aqui apresentados ao implementar serviços de saúde mental no meio policial. Ressalta-se, também, a necessidade de mais estudos que avaliem a busca por saúde mental sob o ponto de vista dos próprios policiais, pois, em última instância, são eles os principais agentes na decisão de buscar ou não ajuda psicológica e os mais afetados pela falta desta.
Estimular a busca por serviços de saúde mental, bem como promover o desenvolvimento desses serviços voltados aos policiais militares é essencial para melhorar a saúde e o bem-estar da polícia e, consequentemente, a segurança da população. Em suma, o estudo ressalta a necessidade de compreender as barreiras existentes e desenvolver estratégias eficazes de prevenção e suporte em saúde mental para policiais militares, possibilitando, assim, a formação de uma força policial resiliente e capaz de realizar adequadamente suas funções, com qualidade de vida e bem-estar.
Conflito de interesse: Os autores declaram não ter conflito de interesses em nenhum aspecto para a publicação do artigo.
Financiamento: Não há financiamento disponível.
Referências
X
Referencias
Tavares JP, Vieira LS, Pai DD, Souza SBC de, Ceccon RF, Machado WdeL. Rede de correlações entre qualidade de vida, resiliência e desequilíbrio esforço-recompensa em policiais militares. Ciência & Saúde Coletiva. 2021;26(5):1931-40. http://dx.doi.org/10.1590/1413-81232021265.10702019
X
Referencias
Santos TBR, Souza EA, Alves FR. Falta de reconhecimento profissional: principal motivo de estresse em policiais militares. Revista Brasileira de Medicina do Trabalho. 2022;20(3):438-44. http://dx.doi.org/10.47626/1679-4435-2022-749
X
Referencias
Santos FB dos, Lourenção LG, Vieira E, Ximenes Neto FRG, Oliveira AMN de, Oliveira JF de, et al. Estresse ocupacional e engajamento no trabalho entre policiais militares. Ciência & Saúde Coletiva. 2021;26(12), 5987-5996. http://dx.doi.org/10.1590/1413-812320212612.14782021
X
Referencias
De Melo LGB, Lima DLdS, Fernandes HAL, Silva YYV. Desafios estruturais na busca por serviços de saúde mental entre policiais militares: Uma revisão integrativa. Mendeley Data V1. http://dx.doi.org/10.17632/d4nhss4k2z.1
X
Referencias
Price JAB, Ogunade AO, Fletcher AJ, Ricciardelli R, Anderson GS, Cramm H, et al. Peer Support for Public Safety Personnel in Canada: Towards a Typology. International Journal of Environmental Research and Public Health. 2022;19(9):5013. https://www.mdpi.com/1660-4601/19/9/5013
X
Referencias
Daniel AM, Treece KS. Law Enforcement Pathways to Mental Health: Secondary Traumatic Stress, Social Support, and Social Pressure. Journal of Police and Criminal Psychology. 2021;37(1):132-140. http://dx.doi.org/10.1007/s11896-021-09476-5
X
Referencias
Kyron MJ, Rikkers W, Bartlett J, Renehan E, Hafekost K, Baigent M, et al. Mental health and wellbeing of Australian police and emergency services employees. Archives of Environmental & Occupational Health. 2022;77(4):282-292. https://doi.org/10.1080/19338244.2021.1893631
X
Referencias
DePierro J, Lowe SM, Haugen PT, Cancelmo L, Schaffer J, Schechter CB, et al. Mental health stigma and barriers to care in World Trade Center responders: Results from a large, population‐based health monitoring cohort. American Journal of Industrial Medicine. 2021;64(3):208–16. https://doi.org/10.1002/ajim.23204
X
Referencias
Drew JM, Martin S. A National Study of Police Mental Health in the USA: Stigma, Mental Health and Help-Seeking Behaviors. Journal of Police and Criminal Psychology. 2021;36(2):295-306. https://doi.org/10.1007/s11896-020-09424-9
X
Referencias
Hofer MS, Savell SM. “There Was No Plan in Place to Get Us Help”: Strategies for Improving Mental Health Service Utilization Among Law Enforcement. J Police Crim Psych. 2021;36(3):543–57. https://doi.org/10.1007/s11896-021-09451-0
X
Referencias
Smith-MacDonald L, Jones C, Sevigny P, White A, Laidlaw A, Voth M, et al. The Experience of Key Stakeholders During the Implementation and Use of Trauma Therapy via Digital Health for Military, Veteran, and Public Safety Personnel: Qualitative Thematic Analysis. JMIR Formative Research. 2021;5(8):e26369. https://doi.org/10.2196/26369
X
Referencias
Burns C, Buchanan M. Factors that influence the decision to seek help in a police population. International Journal of Environmental Research and Public Health. 2020;17(18):6891. https://doi.org/10.3390/ijerph17186891
X
Referencias
Carleton RN, Afifi TO, Turner S, Taillieu T, Vaughan AD, Anderson GS, et al. Mental health training, attitudes toward support, and screening positive for mental disorders. Cognitive Behaviour Therapy. 2019;49(1):55–73. https://doi.org/10.1080/16506073.2019.1575900
X
Referencias
Ricciardelli R, Czarnuch SM, Kuzmochka N, Martin K. “I’m not sick!…Are you?” Groupthink in police services as a barrier to collecting mental health data. International Journal of Police Science & Management. 2021;23(4):331-344. https://doi.org/10.1177/14613557211008473
X
Referencias
Krakauer RL, Stelnicki AM, Carleton RN. Examining Mental Health Knowledge, Stigma, and Service Use Intentions Among Public Safety Personnel. Frontiers in Psychology. 2020;11:949. https://doi.org/10.3389/fpsyg.2020.00949
X
Referencias
Tatebe LC, Rajaram Siva N, Pekarek S, Liesen E, Wheeler A, Reese C, et al. Heroes in crisis: Trauma centers should be screening for and intervening on posttraumatic stress in our emergency responders. Journal of Trauma and Acute Care Surgery. 2020;89(1):132–139. https://doi.org/10.1097/TA.0000000000002671
X
Referencias
Zhu X, Xia M, Hu Y, Zhang L, Lu Y, Zhang Y, et al. Mental Status and Psychological Needs of Chinese Police Officers in a Highly Impacted City during the COVID-19 Pandemic. International Journal of Mental Health Promotion. 2020;22(3):149–57. https://doi.org/10.32604/IJMHP.2020.011097
X
Referencias
Thoen MA, Dodson LE, Manzo G, Piña-Watson B, Trejos-Castillo E. Agency-offered and officer-utilized suicide prevention and wellness programs: A national study. Psychological Services. 2020;17(2):129–140. https://doi.org/10.1037/ser0000355
X
Referencias
Ramchand R, Saunders J, Osilla KC, Ebener P, Kotzias V, Thornton E, et al. Suicide Prevention in U.S. Law Enforcement Agencies: a National Survey of Current Practices. Journal of Police and Criminal Psychology. 2018;34(1):55–66. https://doi.org/10.1007/s11896-018-9269-x
X
Referencias
Hyland P, Boduszek D, Dhingra K, Shevlin M, Maguire R, Morley K. A test of the inventory of attitudes towards seeking mental health services. British Journal of Guidance & Counselling. 2015;43(4):397–412. https://doi.org/10.1080/03069885.2014.963510
X
Referencias
Karaffa KM, Koch JM. Stigma, Pluralistic Ignorance, and Attitudes Toward Seeking Mental Health Services Among Police Officers. Criminal Justice and Behavior. 2016;43(6):759–77. https://doi.org/10.1177/0093854815613103
X
Referencias
Fox J, Desai MM, Britten K, Lucas G, Luneau R, Rosenthal MS. Mental-Health Conditions, Barriers to Care, and Productivity Loss Among Officers in An Urban Police Department. Connecticut medicine. 2012;76(9):525–31. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4089972/
X
Referencias
Brown S, Burkhart BR, King GD, Solomon R. Roles and expectations for mental health professionals in law enforcement agencies. American Journal of Community Psychology. 1977;5(2):207–15. https://doi.org/10.1007/BF00903204
X
Referencias
Teese CF, Van Wormer J. Mental health training and consultation with suburban police. Community Mental Health Journal. 1975;11(2):115–21. https://doi.org/10.1007/BF01420348
X
Referencias
Reisig MD, Mays RD, Telep CW. Os efeitos da injustiça processual durante encontros entre policiais e cidadãos: um estudo de vinheta fatorial. J Exp Criminol. 2018;14:49–58. https://doi.org/10.1007/s11292-017-9307-1
X
Referencias
Mackenzie CS, Knox VJ, Gekoski WL, Macaulay HL. Inventário de Atitudes em Relação à Procura de Serviços de Saúde Mental (IASMHS). Testes Psicológicos APA. 2004. https://doi.org/10.1037/t05528-000
X
Referencias
Carlier IVE, Voerman AE, Gersons BPR. The influence of occupational debriefing on post-traumatic stress symptomatology in traumatized police officers. British Journal of Medical Psychology. 2000;73(1):87–98. https://doi.org/10.1348/000711200160327
X
Referencias
Davidson J, Smith R, Kudler H. Validity and reliability of the DSM-III criteria for posttraumatic stress disorder. Experience with a structured interview. The Journal of nervous and mental disease. 1989;177(6):336–41. https://doi.org/10.1097/00005053-198906000-00003
X
Referencias
Blake DD, Weathers FW, Nagy LM, Kaloupek DG, Gusman FD, Charney DS, et al. The development of a Clinician-Administered PTSD Scale. Journal of traumatic stress. 1995;8(1):75–90. https://doi.org/10.1007/BF02105408
X
Referencias
Tedeschi RG, Calhoun LG. O Inventário de Crescimento Pós-Traumático: Medindo o legado positivo do trauma. Journal of Traumatic Stress. 1996;9(3):455–471. https://doi.org/10.1002/jts.2490090305
-
Oliveira KL de, Santos LM dos.> Percepção da saúde mental em policiais militares da força tática e de rua. Sociologias. 2010;12(25):224-50. http://dx.doi.org/10.1590/s1517-45222010000300009
-
Sousa RC de, Barroso SM, Ribeiro ACS. Aspectos de saúde mental investigados em policiais: uma revisão integrativa. Saúde e Sociedade. 2022;31(2):e201008pt. http://dx.doi.org/10.1590/s0104-12902022201008pt
-
Tavares JP, Vieira LS, Pai DD, Souza SBC de, Ceccon RF, Machado WdeL. Rede de correlações entre qualidade de vida, resiliência e desequilíbrio esforço-recompensa em policiais militares. Ciência & Saúde Coletiva. 2021;26(5):1931-40. http://dx.doi.org/10.1590/1413-81232021265.10702019
-
Francisco DRM, Rodrigues APG, Pereira GK. Riscos psicossociais na saúde mental de policiais militares. HOLOS. 2022;8:e10379. https://www2.ifrn.edu.br/ojs/index.php/HOLOS/article/view/10379/3697
-
Santos TBR, Souza EA, Alves FR. Falta de reconhecimento profissional: principal motivo de estresse em policiais militares. Revista Brasileira de Medicina do Trabalho. 2022;20(3):438-44. http://dx.doi.org/10.47626/1679-4435-2022-749
-
Santos FB dos, Lourenção LG, Vieira E, Ximenes Neto FRG, Oliveira AMN de, Oliveira JF de, et al. Estresse ocupacional e engajamento no trabalho entre policiais militares. Ciência & Saúde Coletiva. 2021;26(12), 5987-5996. http://dx.doi.org/10.1590/1413-812320212612.14782021
-
Ursi ES. Prevenção de lesões de pele no perioperatório: revisão integrativa da literatura [dissertação de Mestrado]. Ribeirão Preto: Escola de Enfermagem, Universidade de São Paulo; 2005. Disponível em: https://www.teses.usp.br/teses/disponiveis/22/22132/tde-18072005-095456/pt-br.php
-
De Melo LGB, Lima DLdS, Fernandes HAL, Silva YYV. Desafios estruturais na busca por serviços de saúde mental entre policiais militares: Uma revisão integrativa. Mendeley Data V1. http://dx.doi.org/10.17632/d4nhss4k2z.1
-
Padilla KE. A Descriptive Study of Police Officer Access to Mental Health Services. Journal of Police and Criminal Psychology. 2023;38(3), 607-613. http://dx.doi.org/10.1007/s11896-023-09582-6
-
Price JAB, Ogunade AO, Fletcher AJ, Ricciardelli R, Anderson GS, Cramm H, et al. Peer Support for Public Safety Personnel in Canada: Towards a Typology. International Journal of Environmental Research and Public Health. 2022;19(9):5013. https://www.mdpi.com/1660-4601/19/9/5013
-
Daniel AM, Treece KS. Law Enforcement Pathways to Mental Health: Secondary Traumatic Stress, Social Support, and Social Pressure. Journal of Police and Criminal Psychology. 2021;37(1):132-140. http://dx.doi.org/10.1007/s11896-021-09476-5
-
Kyron MJ, Rikkers W, Bartlett J, Renehan E, Hafekost K, Baigent M, et al. Mental health and wellbeing of Australian police and emergency services employees. Archives of Environmental & Occupational Health. 2022;77(4):282-292. https://doi.org/10.1080/19338244.2021.1893631
-
DePierro J, Lowe SM, Haugen PT, Cancelmo L, Schaffer J, Schechter CB, et al. Mental health stigma and barriers to care in World Trade Center responders: Results from a large, population‐based health monitoring cohort. American Journal of Industrial Medicine. 2021;64(3):208–16. https://doi.org/10.1002/ajim.23204
-
Drew JM, Martin S. A National Study of Police Mental Health in the USA: Stigma, Mental Health and Help-Seeking Behaviors. Journal of Police and Criminal Psychology. 2021;36(2):295-306. https://doi.org/10.1007/s11896-020-09424-9
-
Hofer MS, Savell SM. “There Was No Plan in Place to Get Us Help”: Strategies for Improving Mental Health Service Utilization Among Law Enforcement. J Police Crim Psych. 2021;36(3):543–57. https://doi.org/10.1007/s11896-021-09451-0
-
Smith-MacDonald L, Jones C, Sevigny P, White A, Laidlaw A, Voth M, et al. The Experience of Key Stakeholders During the Implementation and Use of Trauma Therapy via Digital Health for Military, Veteran, and Public Safety Personnel: Qualitative Thematic Analysis. JMIR Formative Research. 2021;5(8):e26369. https://doi.org/10.2196/26369
-
Burns C, Buchanan M. Factors that influence the decision to seek help in a police population. International Journal of Environmental Research and Public Health. 2020;17(18):6891. https://doi.org/10.3390/ijerph17186891
-
Carleton RN, Afifi TO, Turner S, Taillieu T, Vaughan AD, Anderson GS, et al. Mental health training, attitudes toward support, and screening positive for mental disorders. Cognitive Behaviour Therapy. 2019;49(1):55–73. https://doi.org/10.1080/16506073.2019.1575900
-
Ricciardelli R, Czarnuch SM, Kuzmochka N, Martin K. “I’m not sick!…Are you?” Groupthink in police services as a barrier to collecting mental health data. International Journal of Police Science & Management. 2021;23(4):331-344. https://doi.org/10.1177/14613557211008473
-
Jetelina KK, Molsberry RJ, Gonzalez JR, Beauchamp AM, Hall T. Prevalence of Mental Illness and Mental Health Care use among Police Officers. JAMA Network Open. 2020;3(10):e2019658. https://doi.org/10.1001/jamanetworkopen.2020.19658
-
Krakauer RL, Stelnicki AM, Carleton RN. Examining Mental Health Knowledge, Stigma, and Service Use Intentions Among Public Safety Personnel. Frontiers in Psychology. 2020;11:949. https://doi.org/10.3389/fpsyg.2020.00949
-
Tatebe LC, Rajaram Siva N, Pekarek S, Liesen E, Wheeler A, Reese C, et al. Heroes in crisis: Trauma centers should be screening for and intervening on posttraumatic stress in our emergency responders. Journal of Trauma and Acute Care Surgery. 2020;89(1):132–139. https://doi.org/10.1097/TA.0000000000002671
-
Zhu X, Xia M, Hu Y, Zhang L, Lu Y, Zhang Y, et al. Mental Status and Psychological Needs of Chinese Police Officers in a Highly Impacted City during the COVID-19 Pandemic. International Journal of Mental Health Promotion. 2020;22(3):149–57. https://doi.org/10.32604/IJMHP.2020.011097
-
Thoen MA, Dodson LE, Manzo G, Piña-Watson B, Trejos-Castillo E. Agency-offered and officer-utilized suicide prevention and wellness programs: A national study. Psychological Services. 2020;17(2):129–140. https://doi.org/10.1037/ser0000355
-
Ramchand R, Saunders J, Osilla KC, Ebener P, Kotzias V, Thornton E, et al. Suicide Prevention in U.S. Law Enforcement Agencies: a National Survey of Current Practices. Journal of Police and Criminal Psychology. 2018;34(1):55–66. https://doi.org/10.1007/s11896-018-9269-x
-
McDevitt D, McDevitt MF. Behind the shield: Promoting mental health for law enforcement personnel. Nursing. 2020;50(6):62–65. https://doi.org/10.1097/01.NURSE.0000662332.48712.6d
-
Hyland P, Boduszek D, Dhingra K, Shevlin M, Maguire R, Morley K. A test of the inventory of attitudes towards seeking mental health services. British Journal of Guidance & Counselling. 2015;43(4):397–412. https://doi.org/10.1080/03069885.2014.963510
-
Karaffa KM, Koch JM. Stigma, Pluralistic Ignorance, and Attitudes Toward Seeking Mental Health Services Among Police Officers. Criminal Justice and Behavior. 2016;43(6):759–77. https://doi.org/10.1177/0093854815613103
-
Fox J, Desai MM, Britten K, Lucas G, Luneau R, Rosenthal MS. Mental-Health Conditions, Barriers to Care, and Productivity Loss Among Officers in An Urban Police Department. Connecticut medicine. 2012;76(9):525–31. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4089972/
-
Brown S, Burkhart BR, King GD, Solomon R. Roles and expectations for mental health professionals in law enforcement agencies. American Journal of Community Psychology. 1977;5(2):207–15. https://doi.org/10.1007/BF00903204
-
Teese CF, Van Wormer J. Mental health training and consultation with suburban police. Community Mental Health Journal. 1975;11(2):115–21. https://doi.org/10.1007/BF01420348
-
Spielberg CD, Westberry LG, Grier KS, Greenfield G. The Police Stress Survey: sources of stress in law enforcement. Washington: National Institute of Justice; 1981. Disponível em: https://www.ojp.gov/pdffiles1/Digitization/80993NCJRS.pdf
-
Reisig MD, Mays RD, Telep CW. Os efeitos da injustiça processual durante encontros entre policiais e cidadãos: um estudo de vinheta fatorial. J Exp Criminol. 2018;14:49–58. https://doi.org/10.1007/s11292-017-9307-1
-
Mackenzie CS, Knox VJ, Gekoski WL, Macaulay HL. Inventário de Atitudes em Relação à Procura de Serviços de Saúde Mental (IASMHS). Testes Psicológicos APA. 2004. https://doi.org/10.1037/t05528-000
-
Carlier IVE, Voerman AE, Gersons BPR. The influence of occupational debriefing on post-traumatic stress symptomatology in traumatized police officers. British Journal of Medical Psychology. 2000;73(1):87–98. https://doi.org/10.1348/000711200160327
-
Cohen S, Kamarck T, Mermelstein R. Escala de Estresse Percebido [registro em banco de dados]. Testes Psicológicos APA. 1983. https://doi.org/10.1037/t02889-000
-
Davidson J, Smith R, Kudler H. Validity and reliability of the DSM-III criteria for posttraumatic stress disorder. Experience with a structured interview. The Journal of nervous and mental disease. 1989;177(6):336–41. https://doi.org/10.1097/00005053-198906000-00003
-
Blake DD, Weathers FW, Nagy LM, Kaloupek DG, Gusman FD, Charney DS, et al. The development of a Clinician-Administered PTSD Scale. Journal of traumatic stress. 1995;8(1):75–90. https://doi.org/10.1007/BF02105408
-
Tedeschi RG, Calhoun LG. O Inventário de Crescimento Pós-Traumático: Medindo o legado positivo do trauma. Journal of Traumatic Stress. 1996;9(3):455–471. https://doi.org/10.1002/jts.2490090305