Rev Cuid. 2026; 17(2): 5511
Resumen
Introducción: El bajo peso al nacer a término es un evento multifactorial influido por condiciones maternas, fetales y socioambientales. Su comprensión permite orientar intervenciones preventivas. Objetivo: Analizar los factores asociados al bajo peso al nacer en recién nacidos a término atendidos en una clínica de tercer nivel en Córdoba entre 2020 y 2023. Materiales y Métodos: Estudio de casos y controles retrospectivo. El tamaño muestral se calculó con potencia del 80% y un nivel de confianza del 95%. Se incluyeron 84 casos y 169 controles mediante muestreo aleatorio estratificado. Se analizaron variables maternas clínicas y sociodemográficas con regresión logística multivariada. Resultados: El bajo peso al nacer se asoció con hospitalización durante la gestación (ORa = 6,05; IC 95%: 2,94–12,47), residencia rural (ORa = 2,65; IC 95%: 1,21–5,81) y sexo femenino del recién nacido (ORa = 1,97; IC 95%: 1,07–3,64). La cirugía del aparato reproductor materno actuó como factor protector (ORa = 0,37; IC 95%: 0,20–0,71). Discusión: Los hallazgos evidencian la influencia combinada de factores clínicos y sociales, especialmente la hospitalización gestacional y la residencia rural, condiciones que pueden limitar la oportunidad del control prenatal y aumentar el riesgo perinatal. Conclusión: La prevención del bajo peso al nacer exige fortalecer la calidad del control prenatal, priorizar el seguimiento de gestantes con antecedentes de hospitalización y establecer rutas de atención diferenciadas para mujeres rurales, con el fin de mejorar el acceso y garantizar un cuidado materno-fetal oportuno.
Palabras Clave: Recién Nacido de Bajo Peso; Nacimiento a Término; Factores de Riesgo; Salud Materna.
Abstract
Introduction: Term low birth weight is a multifactorial event influenced by maternal, fetal, and socio-environmental conditions. Understanding it enables the design of targeted preventive interventions. Objective: To analyze the factors associated with low birth weight in term newborns attended at a tertiary-level clinic in Córdoba between 2020 and 2023. Materials and Methods: A retrospective case–control study. The sample size was calculated with 80% power and a 95% confidence level. A total of 84 cases and 169 controls were included through stratified random sampling. Maternal clinical and sociodemographic variables were analyzed using multivariate logistic regression. Results: Low birth weight was associated with hospitalization during pregnancy (aOR = 6.05; 95% CI: 2.94–12.47), rural residence (aOR = 2.65; 95% CI: 1.21–5.81), and female sex of the newborn (aOR = 1.97; 95% CI: 1.07–3.64). Maternal reproductive tract surgery acted as a protective factor (aOR = 0.37; 95% CI: 0.20–0.71). Discussion: The findings highlight the combined influence of clinical and social factors, particularly gestational hospitalization and rural residence, conditions that may limit timely prenatal care and increase perinatal risk. Conclusion: Preventing low birth weight requires strengthening the quality of prenatal care, prioritizing follow-up for pregnant women with prior hospitalization, and establishing differentiated care pathways for rural women to improve access and ensure timely maternal–fetal care.
Keywords: Infant, Low Birth Weight; Term Birth; Risk Factors; Maternal Health.
Resumo
Introdução: O baixo peso ao nascer a termo é um evento multifatorial influenciado por condições maternas, fetais e socioambientais. A compreensão desses fatores permite o desenvolvimento de intervenções preventivas. Objetivo: Analisar os fatores associados ao baixo peso ao nascer em recém- nascidos atermo atendidos em uma clínica terciária em Córdoba entre 2020 e 2023. Materiais e Métodos: Estudo caso-controle retrospectivo. O tamanho da amostra foi calculado com poder de 80% e nível de confiança de 95%. Oitenta e quatro casos e 169 controles foram incluídos por meio de amostragem aleatória estratificada. As variáveis clínicas e sociodemográficas maternas foram analisadas por meio de regressão logística multivariada. Resultados: O baixo peso ao nascer foi associado à hospitalização durante a gravidez (OR ajustada = 6,05; IC 95%: 2,94–12,47), residência em área rural (OR ajustada = 2,65; IC 95%: 1,21–5,81) e sexo feminino do recém-nascido (OR ajustada = 1,97; IC 95%: 1,07–3,64). A cirurgia do sistema reprodutivo materno atuou como fator de proteção (OR ajustada = 0,37; IC 95%: 0,20–0,71). IC 95%: 0,20–0,71). Discussão: Esses achados demonstram a influência combinada de fatores clínicos e sociais, especialmente a hospitalização gestacional e a residência em área rural, condições que podem limitar o acesso ao pré-natal e aumentar o risco perinatal. Conclusão: A prevenção do baixo peso ao nascer requer o fortalecimento da qualidade do pré-natal, a priorização do acompanhamento de gestantes com histórico de hospitalização e o estabelecimento de fluxos de atendimento diferenciados para mulheres em área rural, a fim de melhorar o acesso e garantir o cuidado materno-fetal oportuno.
Palavras-Chave: Recém-Nascido de Baixo Peso; Nascimento a Termo; Fatores de Risco; Saúde Materna.
Introducción
El bajo peso al nacer a término (BPNT) se refiere a aquellos recién nacidos que, a pesar de completar entre 37 y 41 semanas de gestación, nacen con un peso inferior a 2500 gramos1. Esta condición constituye un importante indicador de riesgo en salud perinatal, al estar estrechamente asociada con morbilidad y mortalidad neonatal, así como con consecuencias a largo plazo como retraso en el crecimiento, afectaciones del desarrollo cognitivo y mayor probabilidad de enfermedades crónicas en la adultez2-4. Según la Organización Mundial de la Salud (OMS), los neonatos con bajo peso al nacer (BPN) tienen hasta 14 veces más riesgo de muerte neonatal. Aunque se propuso reducir su prevalencia en un 30% para el año 2025, el avance global ha sido insuficiente y la cifra se mantiene cercana al 15%, por lo que la meta se ha extendido hasta 20301,2,5.
A nivel mundial, se estima que entre el 15% y el 20% de los nacimientos presentan BPN, concentrándose en países de ingresos bajos y medios6. Colombia no es ajena a esta problemática: la proporción nacional de BPN alcanzó en 2024 una cifra histórica del 11,3%7, con prevalencias más elevadas en zonas urbanas y una clara relación inversa con el índice de pobreza multidimensional1,8. A pesar de los avances en salud materna e infantil, aún persisten brechas significativas entre regiones y se ha documentado que los departamentos con mayores niveles de pobreza tienen una mayor carga de BPN8. De acuerdo con estudios recientes en población colombiana, la prevalencia nacional oscila entre 8% y 11%, lo que confirma el papel de determinantes clínicos y sociales en este desenlace9.
Estas desigualdades también se evidencian en otros países latinoamericanos con características socioeconómicas similares, donde investigaciones recientes han demostrado que la baja escolaridad materna, la inadecuada atención prenatal, la primigestación y la presencia de comorbilidades como anemia o hipertensión incrementan el riesgo de bajo peso al nacer, incluso en nacimientos a término10-12. No obstante, la mayoría de estos estudios proviene de grandes centros urbanos o de regiones con mejores condiciones de vida, lo que limita la comprensión de cómo interactúan los determinantes clínicos y sociales en territorios con alta pobreza estructural.
En el departamento de Córdoba, los registros disponibles reflejan una situación preocupante. La prevalencia de BPN alcanzó el 9,4% en 2022, con 646 casos reportados, posicionando al departamento como uno de los más afectados de la región Caribe13. Esta condición se agrava al considerar las marcadas diferencias territoriales en el acceso a servicios de salud, el predominio de condiciones socioeconómicas desfavorables y la vulnerabilidad estructural de la población usuaria de instituciones de referencia regional14-16. Particularmente, la clínica de alta complejidad donde se realiza este estudio atiende a una población diversa de todo el departamento y zonas aledañas, lo que la convierte en un punto estratégico para comprender los determinantes del BPN en contextos de alta inequidad.
En síntesis, aunque el BPN ha sido ampliamente estudiado, en Córdoba persiste una brecha de evidencia reciente y específica que integre factores clínicos y sociodemográficos en un escenario de alta inequidad sanitaria. Generar esta información resulta esencial para diseñar intervenciones adaptadas al contexto, mejorar la identificación temprana de gestantes en riesgo, fortalecer la atención perinatal y orientar políticas públicas eficaces en salud materno-infantil.
En este contexto, surge la siguiente pregunta de investigación: ¿cuáles son los factores sociodemográficos y clínicos asociados al bajo peso al nacer en recién nacidos a término, atendidos entre 2020 y 2023 en una institución de tercer nivel en el departamento de Córdoba?
Materiales y Métodos
Diseño y población
Estudio observacional, analítico, retrospectivo de casos y controles. Se desarrolló en una clínica de tercer nivel en Córdoba (Colombia), que atiende población de todo el Caribe colombiano. La población fuente correspondió a los nacimientos registrados entre 2020 y 2023 en el Registro único de afiliaciones- nacimientos y defunciones RUAF-ND.
Criterios de elegibilidad
Se incluyeron recién nacidos a término (≥37 semanas) con historia clínica completa. Los casos fueron neonatos con peso ≤2.500 g y los controles, con peso entre 2.501 y 4.000 g. Se excluyeron malformaciones congénitas, gestaciones múltiples y peso materno <40 kg, debido al riesgo de confusión asociado con desnutrición severa.
Tamaño de muestra y muestreo
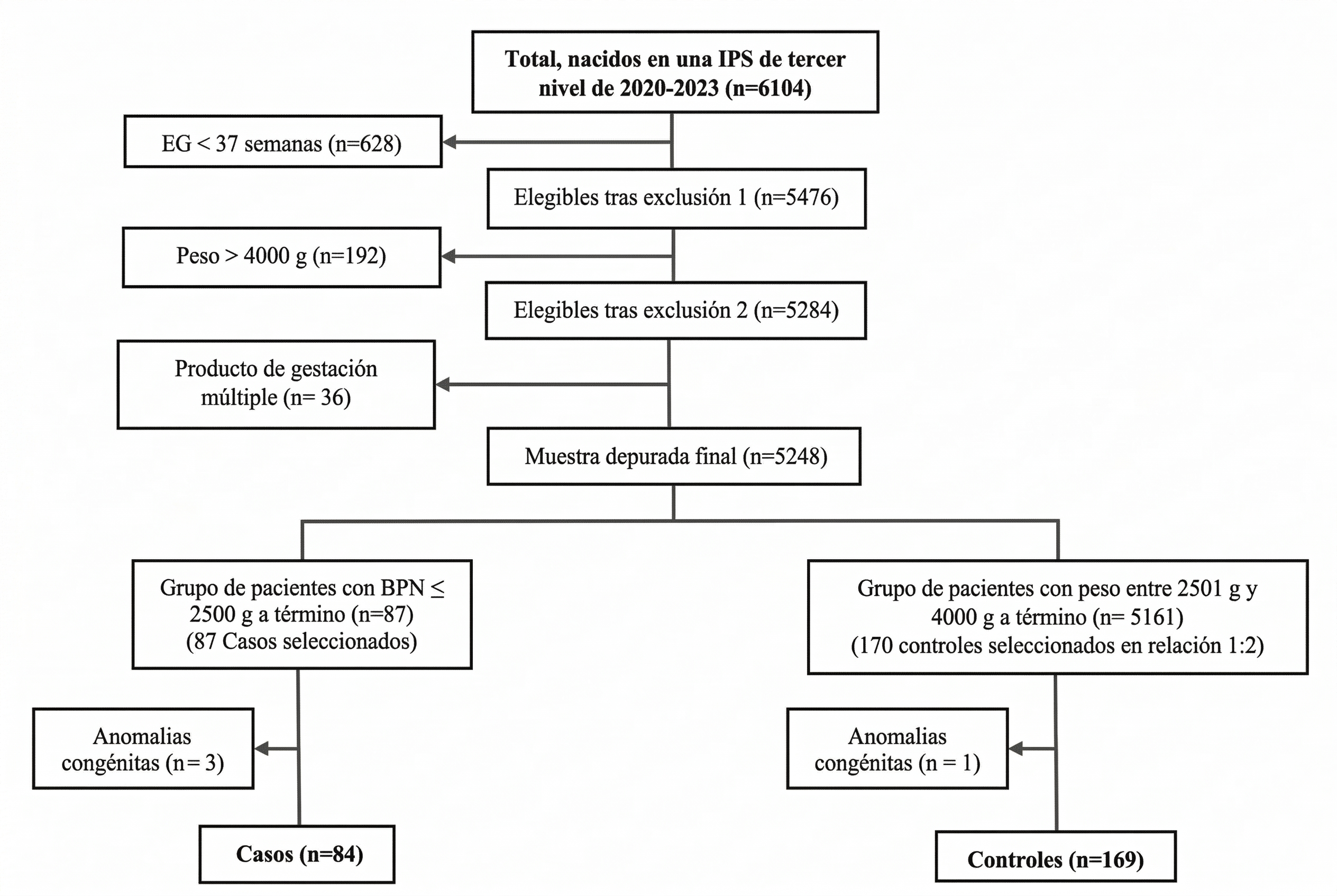
El tamaño se calculó en Epidat 4.2 (IC95%, potencia 80%), tomando como referencia una exposición al antecedente de amenaza de parto pretérmino del 8,6% en casos y 1,1% en controles. Se estimaron 85 casos y 170 controles17. Tras aplicar criterios, la muestra final fue de 84 casos y 169 controles. Los controles se seleccionaron mediante muestreo aleatorio estratificado por edad gestacional (37, 38, 39 y ≥40 semanas). Dentro de cada estrato, los controles fueron seleccionados de forma aleatoria utilizando el módulo de selección aleatoria del software IBM SPSS Statistics versión 29 (con licencia institucional), lo que permitió garantizar una asignación imparcial y reproducible. El proceso se resume en la Figura 1.
Variables
La variable dependiente fue el bajo peso al nacer (≤2.500g). Las variables independientes incluyeron factores sociodemográficos (edad materna, escolaridad, estado civil, afiliación al Sistema General de Seguridad Social y en Salud (SGSSS), zona de residencia) y clínicos (paridad, número de controles prenatales, hipertensión gestacional, diabetes gestacional, anemia materna, infección urinaria, tipo de parto). Se operacionalizaron según definiciones clínicas institucionales y guías nacionales, como variables categóricas o continuas según su naturaleza. Los datos se obtuvieron del RUAF-ND y las historias clínicas electrónicas.
Se consideraron como posibles variables de confusión aquellas asociadas tanto a la exposición como al desenlace, incluyendo la edad materna, el nivel educativo, el régimen de afiliación al sistema de salud, el número de controles prenatales y la presencia de patologías maternas (anemia, hipertensión o diabetes gestacional).
Control de sesgos
Se aplicaron criterios estrictos de selección y verificación de datos. La base fue revisada para coherencia y valores faltantes. En los casos con información inconsistente o incompleta, se realizó contraste directo con la historia clínica electrónica antes de su inclusión definitiva en la base de datos. El sesgo de confusión se controló mediante regresión logística multivariada. Variables con p<0,25 o relevancia clínica ingresaron al modelo; aquellas sin aporte significativo se excluyeron por parsimonia.
Análisis estadístico
Se usaron frecuencias, medias o medianas según distribución (Kolmogórov-Smirnov). Para el análisis bivariado se aplicaron Chi-cuadrado o Fisher y t de Student o Spearman. Se calcularon OR crudos con IC95%. El modelo multivariado se ajustó mediante regresión logística binaria, evaluando colinealidad (VIF>5), bondad de ajuste de Hosmer-Lemeshow18 y capacidad discriminativa mediante el área bajo la curva AUC de la función ROC (considerando adecuado ≥0,70). Los datos se almacenaron en Mendeley Data19.
Aspectos éticos
Esta investigación fue clasificada como sin riesgo conforme a la Resolución 8430 de 1993 del Ministerio de Salud de Colombia20. Se obtuvo aval del Comité de Ética de la Clínica Zayma SAS y de la Universidad Área Andina. Se garantizó la confidencialidad y el anonimato mediante la eliminación de datos personales y el acceso restringido a la base de datos.
Resultados
Se analizaron un total de 253 gestantes con recién nacidos a término atendidas entre 2020 y 2023 en una clínica de tercer nivel del departamento de Córdoba, de las cuales 84 (33,20%) conformaron el grupo de casos (recién nacidos con bajo peso) y 169 (66,79%) el grupo de controles (recién nacidos con peso adecuado). La mediana de edad materna fue de 24 años (RIC: 20–30) en el grupo de casos y de 26 años (RIC: 21–30) en el grupo de controles. La mayoría de las gestantes residían en área urbana (72,62% en casos; 86,39% en controles), una mayor proporción de casos correspondió a zona rural (27,38%) frente a los controles (13,60%). En ambos grupos, la mayoría de las gestantes se encontraba afiliada al régimen contributivo (67,86% en casos y 74,56% en controles). Se observaron diferencias en variables como área de residencia, escolaridad y estado civil. Las características sociodemográficas se detallan en la Tabla 1.
Tabla 1. Características sociodemográficas por grupo de estudio (2020–2023)
X
Tabla 1. Características sociodemográficas por grupo de estudio (2020–2023)
| Variables sociodemográficas |
Casos (n=84) % (n) |
Controles (n=169) % (n) |
Valor p |
| Área de residencia |
|
|
0,007 |
| Rural |
27,38 (23) |
13,61 (23) |
|
| Urbano |
72,62 (61) |
86,39 (146) |
|
| Estado civil |
|
|
0,985 |
| Soltera |
8,33 (7) |
8,28 (14) |
|
| Unión libre |
65,48 (55) |
64,50 (109) |
|
| Casada |
26,19 (22) |
27,2 2 (46) |
|
| Régimen de afiliación |
|
|
0,354 |
| Subsidiado |
30,95 (26) |
25,44 (43) |
|
| Contributivo |
69,05 (58) |
74,56 (126) |
|
| Ocupación |
|
|
0,706 |
| Desempleada |
5,95 (5) |
9,47 (16) |
|
| Ama de casa |
36,90 (31) |
35,50 (60) |
|
| Estudiante |
1 1,90 (10) |
8,88 (15) |
|
| Empleada |
45,24 (38) |
46,15 (78) |
|
| Escolaridad |
|
|
0,166 * |
| Primaria incompleta |
4,76 (4) |
13,02 (22) |
|
| Primaria completa |
13,10 (11) |
11,83 (20) |
|
| Bachillerato |
33,33 (28) |
32,54 (55) |
|
| Técnico |
17,86 (15) |
8,88 ( 15) |
|
| Universitario |
27,38 (23) |
29,59 (50) |
|
| Posgrado |
3,57 ( 3) |
4,14 (7) |
|
* Prueba exacta de Fisher, cuando los valores esperados fueron <5.
En cuanto a las características clínicas, se observaron diferencias significativas entre los grupos. Las gestantes de los casos presentaron mayor frecuencia de trastornos hipertensivos del embarazo (40,47% vs. 17,75% p< 0,001), antecedentes de anemia gestacional (17,86% vs. 4,14%, p < 0,001), infecciones urinarias (20,24% vs. 7,10%, p = 0,002), riesgo de aborto (10,71% vs. 3,55%, p = 0,026), alteraciones del líquido amniótico (21,43% vs. 5,92%, p < 0,001), hospitalización durante la gestación (41,67% vs. 10,06%, p < 0,001) y antecedentes de cirugía del aparato reproductor (27,38% vs. 49,70%, p = 0,001). Además, se identificó una mayor proporción de recién nacidos de sexo femenino en el grupo caso (67,86% vs. 49,70%, p = 0,006). Las demás variables clínicas no presentaron diferencias estadísticamente significativas entre los grupos. Las características clínicas se detallan en la Tabla 2.
Se compararon variables cuantitativas entre los grupos caso y control. La edad materna, que presentó distribución normal, se reportó como media ± desviación estándar y no mostró diferencias estadísticamente significativas entre los grupos (28,11 ± 7,13 vs. 28,81 ± 6,07 años; p = 0,439). En contraste, las demás variables presentaron distribución no normal, por lo que se reportaron como mediana y rango intercuartílico. El peso al nacer fue considerablemente menor en el grupo caso, con una mediana de 2.325 g frente a 3.090 g en los controles (p = 0,001), como era esperable por definición. Además, las gestantes del grupo caso presentaron un menor número de nacidos vivos (mediana 1 vs. 2; p = 0,005) y una diferencia significativa en el número de embarazos (p = 0,016). Las demás variables no mostraron diferencias estadísticamente relevantes. Los resultados se resumen en la Tabla 3.
Tabla 2. Características clínicas por grupo de estudio (2020–2023)
X
Tabla 2. Características clínicas por grupo de estudio (2020–2023)
| Variables clínicas |
Casos (n=84) % (n) |
Controles (n=169) % (n) |
Valor p |
| Tipo de parto |
|
|
0,985 |
| Cesárea |
84,52 (71) |
84,62 (143) |
|
| Parto vaginal |
15,48 (13) |
15,38 (26) |
|
| Sexo del recién nacido |
|
|
0,006 |
| Femenino |
67,86 (57) |
49,70 (84) |
|
| Masculino |
32,14 (27) |
50,30 (85) |
|
| Antecedente de enfermedades crónicas |
|
|
0,055 * |
| Hipertensión arterial |
3,57 (3) |
1,18 (2) |
|
| Obesidad |
0,00 (0) |
2,96 (5) |
|
| Enfermedad autoinmune |
0,00 (0) |
1,18 (2) |
|
| Enfermedad respiratoria crónica |
2,38 (2) |
1,18 (2) |
|
| Enfermedad mental |
3,57 (3) |
0,59 (1) |
|
| Enfermedad cardiovascular |
1,19 (1) |
0,59 (1) |
|
| Enfermedad tiroidea |
3,57 (3) |
1,78 (3) |
|
| Obesidad con cirugía bariátrica |
2,38 (2) |
0,00 (0) |
|
| Otras |
2,38 (2) |
5,92 (10) |
|
| Ninguna |
80,95 (68) |
84,62 (143) |
|
| Trastornos hipertensivos del embarazo |
|
|
0,001 * |
| Hipertensión gestacional |
26,19 (22) |
14,79 (25) |
|
| Preeclampsia |
9,52 (8) |
2,96 (5) |
|
| Preeclampsia severa |
2,38 (2) |
0,00 (0) |
|
| Síndrome de HELLP |
1,19 (1) |
0,00 (0) |
|
| Hipertensión crónica con preeclamsia Sobreagregada |
1,19 (1) |
0,00 (0) |
|
| Ninguna |
59,52 (50) |
82,25 (139) |
|
| Riesgo de aborto |
|
|
0,026 |
| Si |
10,71 (9) |
3,55 (6) |
|
| No |
89,29 (75) |
96,45 (163) |
|
| Infecciones urinarias |
|
|
0,002 |
| Si |
20,24 (17) |
7,10 (12) |
|
| No |
79,76 (67) |
92,90 (157) |
|
| Diabetes gestacional |
|
|
1,001* |
| Si |
1,19 (1) |
1,78 (3) |
|
| No |
98,81 (83) |
98,22 (166) |
|
| Anemia gestacional |
|
|
0,001 |
| Si |
17,86 (15) |
4,14 (7) |
|
| No |
82,14 (69) |
95,86 (162) |
|
| Alteraciones líquido amniótico |
|
|
0,001 * |
| Oligohidramnios |
21,43 (18) |
4,73 (8) |
|
| Polihidramnios |
0,00 (0) |
1,18 (2) |
|
| Ninguna |
78,57 (66) |
94,08 (159) |
|
| Cirugía del aparato reproductor |
|
|
0,001 |
| Si |
27,38 (23) |
49,70 (84) |
|
| No |
72,62 (61) |
50,30 (85) |
|
| Hospitalización durante la gestación |
|
|
0,001 |
| Si |
41,67 (35) |
10,06 (17) |
|
| No |
58,33 (49) |
89,94 (152) |
|
| Toxoplasmosis |
|
|
0,336 * |
| Si |
3,57 (3) |
1,18 (2) |
|
| No |
96,43 (81) |
98,82 (167) |
|
| Clasificación del riesgo obstétrico |
|
|
0,095 |
| Alto |
89,29 (75) |
81,07 (137) |
|
| Bajo |
10,71 (9) |
18,93 (32) |
|
| Patologías ginecológicas |
|
|
0,107 * |
| Alteración uterina |
9,52 (8) |
10,06 (17) |
|
| Infección vaginal |
7,14 (6) |
3,55 (6) |
|
| Trauma del canal vaginal |
3,57 (3) |
0,00 (0) |
|
| Otra |
2,38 (2) |
2,96 (5) |
|
| Ninguna |
77,38 (65) |
83,43 (141) |
|
| Periodo intergenésico |
|
|
1,000* |
| Corto |
1,19 (1) |
2,37 (4) |
|
| Intermedio |
19,05 (16) |
24,26 (41) |
|
| Largo |
26,19 (22) |
32,54 (55) |
|
| No aplica |
48,81 (41) |
26,63 (45) |
|
| Sin dato |
4,76 (4) |
14,20 (24) |
|
* Prueba exacta de Fisher, cuando los valores esperados fueron <5.
Tabla 3. Características cuantitativas por grupo de estudio (2020–2023)
X
Tabla 3. Características cuantitativas por grupo de estudio (2020–2023)
| Variable |
Casos (n=84) Med [RIC] |
Controles (n=169) Med [RIC] |
Valor p |
| Edad materna (años) M±DE |
28,11 ± 7,13 |
28,81 ± 6,07 |
0,439 |
| Número de embarazos |
2 [1;2] |
2 [1;3] |
0,016 |
| Número de perdidas gestacionales |
0 [0;0] |
0 [0;1] |
0,737 |
| Número de nacidos vivos |
1 [1;2] |
2 [1;3] |
0,005 |
| Número de controles prenatales |
7,5 [6;8] |
7 [6,5;8] |
0,714 |
| Edad gestacional (semanas) |
37 [37;38] |
37 [37;38] |
0,808 |
M: Media; Desviación Estándar; prueba t de Student con corrección de Welch (test de Levene: p = 0,042). Med: Mediana; RIC: Rango intercuartílico; prueba U de Mann–Whitney.
En la regresión logística múltiple, las variables que permanecieron en el modelo final fueron residencia rural (OR: 2,649; IC 95%: 1,209–5,806), sexo femenino del recién nacido (OR: 1,970; IC 95%: 1,065–3,642), hospitalización durante la gestación (OR: 6,052; IC 95%: 2,937–12,473) y cirugía del aparato reproductor (OR: 0,374; IC 95%: 0,196–0,712), esta última como factor protector. La edad materna se mantuvo como variable continua, aunque no alcanzó significancia estadística (OR: 0,960; IC 95%: 0,912–1,010).
En contraste, algunos factores clínicos que habían mostrado asociación significativa en el análisis bivariado no fueron incluidos debido a frecuencias insuficientes, lo que impedía cumplir los supuestos de la regresión logística, o por presentar colinealidad con variables de mayor relevancia clínica, especialmente hospitalización durante la gestación y trastornos hipertensivos del embarazo. Asimismo, se aplicó el criterio de parsimonia, conservando únicamente aquellas variables con aporte independiente y estable a la predicción del desenlace. Los resultados completos del modelo se presentan en la Tabla 4.
Tabla 4. Factores asociados al bajo peso al nacer (OR crudos y ajustados)
X
Tabla 4. Factores asociados al bajo peso al nacer (OR crudos y ajustados)
| Variable |
OR crudo (IC 95%) |
Valor p |
OR ajustado (IC 95%) |
Valor p |
| Área de residencia |
|
0,007 |
|
0,015 |
| Urbano |
1 |
|
1 |
|
| Rural |
2,39 (1,24 – 4,58) |
|
2,64 (1,20 – 5,80) |
|
| Sexo del recién nacido |
|
0,006 |
|
0,031 |
| Masculino |
1 |
|
1 |
|
| Femenino |
2,13 (1,23 – 3,69) |
|
1,97 (1,06 – 3,64) |
|
| Infecciones urinarias |
|
0,002 |
|
0,099 |
| No |
1 |
|
1 |
|
| Si |
3,32 (1,50 – 7,33) |
|
2,27 (0,85 – 6,06) |
|
| Hospitalización en la gestación |
|
0,001 |
|
0,001 |
| No |
1 |
|
1 |
|
| Si |
6,38 (3,29 – 12,39) |
|
6,05 (2,93 – 12,47) |
|
| Cirugía del aparato reproductor |
|
0,001 |
|
0,003 |
| No |
1 |
|
1 |
|
| Si |
0,38 (0,21 – 0,67) |
|
0,37 (0,19 – 0,71) |
|
| Anemia gestacional |
|
0,001 |
|
|
| No |
1 |
|
— |
— |
| Si |
5,54 (2,14 – 13,83) |
|
|
|
| Riesgo de aborto |
|
0,026 |
|
|
| No |
1 |
|
— |
— |
| Si |
2,65 (1,09 – 6,41) |
|
|
|
| Edad materna (continua) |
— |
— |
0,96 (0,91 – 1,01) |
0,409 |
OR: odds ratio; IC 95%: intervalo de confianza del 95%; —: No aplica o variable no incluida en el modelo ajustado.
El modelo final mostró un adecuado ajuste global, según la prueba de Hosmer-Lemeshow (p >0,05) y presentó una capacidad discriminativa aceptable, con un AUC de 0,78, (EE: 0,030; IC95%: 0,729–0,847; p < 0,001), lo cual indica un desempeño adecuado para identificar gestantes con mayor probabilidad de presentar recién nacidos con bajo peso al nacer.
Discusión
Los resultados del modelo de regresión logística binaria permitieron identificar factores independientes asociados BPN. Las gestantes residentes en zonas rurales presentaron mayor probabilidad de tener un recién nacido con BPN, lo que refuerza la evidencia sobre desigualdades territoriales en el acceso y calidad de la atención prenatal. También se encontró que el sexo femenino del recién nacido se asoció con mayor riesgo de BPN, lo que sugiere que incluso factores biológicos no modificables pueden influir en los desenlaces perinatales. La hospitalización durante la gestación fue el factor con mayor fuerza de asociación, indicando que las complicaciones clínicas graves durante el embarazo constituyen un riesgo importante para el desarrollo fetal, posiblemente por mecanismos como hipoxia, inflamación sistémica o restricción placentaria. En contraste, el antecedente de cirugía del aparato reproductor mostró una asociación inversa con el BPN, posiblemente relacionada con una mayor adherencia al control prenatal en estas pacientes.
Sin embargo, sería conveniente analizar con mayor detenimiento las variables que perdieron significación en el modelo ajustado, como lo fueron la anemia y las infecciones del tracto urinario, ya que, pese a no mostrar asociación estadística independiente, pueden representar factores clínicamente relevantes cuyo efecto podría estar mediado por otras condiciones obstétricas o limitado por la frecuencia de eventos. Este tipo de variables mantiene importancia epidemiológica y debe considerarse en la vigilancia del riesgo perinatal.
El hallazgo relacionado con la residencia rural coincide con estudios desarrollados en Etiopía, donde se observó que las mujeres residentes en zonas rurales tenían aproximadamente tres veces más probabilidad de tener hijos con BPN en comparación con mujeres urbanas21. En estos contextos, las gestantes enfrentan barreras geográficas y económicas para acceder a servicios de salud, incluyendo el inicio temprano del control prenatal, el seguimiento nutricional y la detección oportuna de signos de alarma. En el contexto colombiano, estas brechas pueden verse acentuadas por la distribución desigual de servicios de alta complejidad y por limitaciones en la oportunidad del transporte sanitario, lo que podría explicar parcialmente la persistencia de desenlaces perinatales adversos en zonas rurales aun cuando existan coberturas aceptables de aseguramiento.
En cuanto al sexo del recién nacido, los resultados mostraron una mayor probabilidad de BPN en niñas que en varones. Este patrón se ha observado en estudios previos, como una investigación desarrollada en Brasil, que reportó una mayor proporción de BPN en recién nacidas, con una magnitud de asociación similar a la encontrada en este estudio22. Se ha propuesto que esta diferencia puede estar relacionada con una menor velocidad de crecimiento fetal en niñas, influida por factores hormonales, genéticos y posiblemente epigenéticos23. Además, revisiones realizadas en América del Sur han documentado una mayor tasa de restricción del crecimiento intrauterino en recién nacidas, incluso en ausencia de comorbilidades maternas24. Sin embargo, dado que se trata de una característica biológica no modificable, estos hallazgos deben interpretarse con cautela y más que un objetivo directo de intervención, sirven como elemento para estratificar el riesgo y priorizar la vigilancia del crecimiento fetal.
La hospitalización durante la gestación fue el factor con mayor asociación con el BPN, lo que sugiere que podría actuar como un marcador de condiciones obstétricas de alto riesgo más que como un factor causal directo25. Este hallazgo concuerda con investigaciones previas que han evidenciado un mayor riesgo de BPN en gestantes hospitalizadas por complicaciones como hipertensión gestacional, preeclampsia o infecciones severas25. En este contexto, la hospitalización no debe considerarse un factor causal en sí mismo, sino un indicador de gravedad clínica, lo que resalta la importancia de protocolos de monitoreo especializado para mujeres embarazadas que requieren atención intrahospitalaria.
Un hallazgo particularmente interesante fue la asociación inversa entre el antecedente de cirugía del aparato reproductor y la ocurrencia de BPN. Aunque se trata de un resultado poco documentado en la literatura regional, podría estar relacionado con una mayor frecuencia de controles especializados en estas pacientes. Es posible que las mujeres con antecedentes quirúrgicos ginecológicos mantengan un vínculo más estrecho con el sistema de salud, lo que facilitaría el acceso a un seguimiento prenatal más riguroso y oportuno. Investigaciones recientes han sugerido que estos antecedentes pueden promover una mayor adherencia a la atención médica durante la gestación26, aunque se requieren estudios adicionales para confirmar esta hipótesis y explorar su aplicabilidad en otros contextos.
Respecto a las infecciones del tracto urinario (ITU) durante el embarazo, se evidenció una tendencia hacia la significancia estadística, sin alcanzarla en el modelo ajustado. Aun así, la dirección del efecto sugiere una posible relación clínicamente relevante. La literatura ha documentado ampliamente que las ITU pueden aumentar el riesgo de parto prematuro y BPN, al inducir respuestas inflamatorias sistémicas y alterar la función placentaria27. Una revisión sistemática publicada en 2023 reportó una prevalencia del 7,5% de ITU sintomáticas en gestantes latinoamericanas y su asociación con desenlaces adversos27. Aunque los hallazgos del presente estudio no permiten establecer una asociación independiente, la tendencia observada justifica su seguimiento en investigaciones futuras, especialmente en poblaciones con acceso limitado a servicios de salud y en diseños que permitan una mejor medición de la carga infecciosa y del tratamiento oportuno.
En el análisis bivariado, se observó que la maternidad en mujeres menores de 18 años se asociaba con mayor riesgo de BPN; sin embargo, esta variable no fue incluida en el modelo ajustado por la baja frecuencia de casos. Estudios realizados en otras regiones han encontrado una mayor probabilidad de BPN en adolescentes, asociada a condiciones como inmadurez biológica, desnutrición, menor adherencia al control prenatal y contexto de vulnerabilidad social28,29. Si bien este resultado debe analizarse con precaución, destaca la necesidad de continuar investigando el impacto de la juventud materna sobre los desenlaces perinatales en poblaciones vulnerables y de diseñar intervenciones específicas de salud sexual y reproductiva dirigidas a adolescentes, que podrían tener un efecto indirecto en la reducción del BPN.
Los hallazgos del presente estudio aportan evidencia local sobre factores asociados al bajo peso al nacer, integrando elementos clínicos, biológicos y sociales. La inclusión de variables no modificables como el sexo fetal, junto con factores clínicos como la hospitalización gestacional y determinantes sociales como la residencia rural, permite una comprensión más amplia del fenómeno y ofrece elementos útiles para la planeación de intervenciones dirigidas. En particular, los resultados sugieren la necesidad de fortalecer la identificación temprana y el seguimiento intensivo de gestantes hospitalizadas y de mujeres residentes en zonas rurales, así como de optimizar las rutas de referencia y contrarreferencia entre niveles de atención.
Fortalezas y limitaciones
Este estudio presenta varias fortalezas. El diseño de casos y controles con relación 1:2 aumentó la potencia estadística y permitió evaluar múltiples factores asociados al bajo peso al nacer. El uso de modelos multivariables mejoró la validez interna al ajustar por confusores relevantes, y la depuración de los registros clínicos fortaleció la calidad de la información.
Entre las limitaciones, la naturaleza retrospectiva puede generar sesgo de información, al depender de registros clínicos con posibles omisiones o variabilidad en la medición. También existe sesgo de selección, ya que el estudio se realizó en un único centro de tercer nivel que atiende principalmente gestantes de alto riesgo, lo que limita la generalización hacia poblaciones rurales o de atención primaria. Además, la ausencia de variables sociales clave puede dejar confusión residual. Como todo estudio de casos y controles, los hallazgos describen asociaciones y no permiten inferir causalidad.
Aun así, los resultados aportan evidencia útil para la práctica y la organización de servicios. Respaldan la necesidad de fortalecer la calidad del control prenatal, priorizar a gestantes con factores clínicos y sociales de vulnerabilidad y establecer rutas diferenciadas de atención, especialmente para mujeres rurales, como parte de las políticas de salud materno-perinatal.
Conclusiones
El estudio confirmó que el BPN sigue siendo un problema relevante influido por determinantes clínicos y sociales como la residencia rural, el sexo femenino, la hospitalización gestacional y el antecedente de cirugía del aparato reproductor. Estos hallazgos respaldan la necesidad de fortalecer el tamizaje de riesgo al ingreso al control prenatal, implementar rutas diferenciadas para gestantes rurales y garantizar la vigilancia del crecimiento fetal conforme al paquete de atención prenatal de la OMS. En el tercer nivel, se recomienda optimizar los criterios de referencia y contrarreferencia, mejorar la coordinación para transporte sanitario y ampliar el uso de telemedicina para el seguimiento. Futuras investigaciones deberían evaluar intervenciones adaptadas a zonas rurales y explorar factores no incluidos, como nutrición materna o condiciones socioeconómicas, para ampliar la comprensión del fenómeno.
Conflicto de interés: El grupo autor declaran que no existió ningún conflicto de interés de tipo financiero, intelectual, de pertenencia o familiar, que hubiese afectado el desarrollo del estudio.
Financiación: Esta investigación se realizó sin financiamiento específico.
Agradecimiento: A la Fundación Universitaria del Área Andina y a la Clínica de Tercer Nivel de Córdoba por suministrarnos la información referente a las bases de datos de las IPS.
Referencias
X
Referencias
Instituto Nacional de Salud. Protocolo de Vigilancia en Salud Pública: Bajo peso al nacer a término. Bogotá D.C.; 2016. Consulta: Enero 22, 2025.
X
Referencias
Organización Mundial de la Salud. Metas mundiales de nutrición 2025: Documento normativo sobre bajo peso al nacer.; 2017. Consulta: Enero 22, 2025. Disponible en: https://iris.who.int/handle/10665/255733
X
Referencias
Oliveros SAG, Gómez NDC, González EDE, Forero KER, Benítez JGQ. Factores asociados al bajo peso al nacer a término: cohorte de gestantes de una aseguradora de salud del Valle del Cauca 2020–2021. SciELO Preprints. 2023;e6695. https://doi.org/10.1590/SciELOPreprints.6695
X
Referencias
Okwaraji YB, Krasevec J, Bradley E, Conkle J, Stevens GA, Gatica-Domínguez G, et al. National, regional, and global estimates of low birthweight in 2020, with trends from 2000: a systematic analysis. Lancet. 2024;403(10431):1071–1080. https://doi.org/10.1016/S0140-6736(23)01198-4
X
Referencias
Vargas-Vera RM, Placencia-Ibadango MV, Vargas-Silva KS, Toapanta-Orbea LS, Villalobos-Inciarte NE, Loor-Goya MA. Complications in neonates born to mothers with hypertensive disorders of pregnancy. Ginecología y Obstetricia de México. 2021;89(7):509–15. https://doi.org/10.24245/gom.v89i7.5191
X
Referencias
Defilipo ÉC, Chagas PS de C, Peraro-Nascimento A, Ribeiro LC. Factors associated with low birthweight: a case-control study in a city of Minas Gerais. Revista de Saúde Pública. 2020;54:71. https://doi.org/10.11606/s1518-8787.2020054002065
X
Referencias
Sámano R, Martínez-Rojano H, Chico-Barba G, Mendoza-Flores ME, Flores-Quijano ME, Gamboa R, et al. Low antenatal care number of consultations is associated with gestational weight gain and birth weight of offspring of teenage mothers: a study based on Colombian and Mexican cohorts. Nutrients. 2024;16(21):3726. https://doi.org/10.3390/nu16213726
X
Referencias
Ministerio de Salud y Protección Social. ASIS Departamental y Municipales de Córdoba 2023. 2024. Enero 23, 2025.
X
Referencias
Gobernación de Córdoba. Ordenanza 0009: Plan de Desarrollo Departamental 2020–2023: Ahora le toca a Córdoba. 2020. Consulta: Febrero 12, 2025.
X
Referencias
Medina-Hernández EJ, Sierra-Ibañez LF, Domínguez-Monterrosa AR. Perspectiva multidimensional de la pobreza en hogares colombianos. Sociedad y Economia. 2021;(44):e10310734. https://doi.org/10.25100/sye.v0i44.10734
X
Referencias
Herrera Chico RA, Torralvo Ramos JM. Factores asociados al bajo peso del recién nacido a término de una ESE en el departamento de Córdoba, en los años 2016–2018 [Tesis Maestria en Salud Pública] Sincelejo: Universidad de Sucre; 2018. https://repositorio.unisucre.edu.co/handle/001/1120
X
Referencias
Hosmer DW, Lemeshow S, Sturdivant RX. Applied logistic regression. 3rd ed. Hoboken (NJ): Wiley; 2013.
X
Referencias
Getial D, Aguirre L, Afanador M, Tocora J. Dataset de factores asociados al bajo peso al nacer: estudio de casos y controles. Mendeley Data. 2025. https://doi.org/10.17632/5cc62jxrx6.1
X
Referencias
Tadese M, Minhaji AS, Mengist CT, Kasahun F, Mulu GB. Determinants of low birth weight among newborns delivered at Tirunesh Beijing General Hospital, Addis Ababa, Ethiopia: a case-control study. BMC Pregnancy Childbirth. 2021;21:794. https://doi.org/10.1186/s12884-021-04275-6
X
Referencias
Falcão IR, Ribeiro-Silva R, de Almeida MF, Fiaccone RL, Rocha AS, Ortelan N, et al. Factors associated with low birth weight at term: A population-based linkage study of the 100 million Brazilian cohort. BMC Pregnancy Childbirth. 2020;20:536. https://doi.org/10.1186/s12884-020-03226-x
X
Referencias
Galjaard S, Ameye L, Lees CC, Pexsters A, Bourne T, Timmerman D, et al. Sex differences in fetal growth and immediate birth outcomes in a low-risk Caucasian population. Biology of Sex Differences. 2019;10:48. https://doi.org/10.1186/s13293-019-0261-7
X
Referencias
Bilal U, Hessel P, Perez-Ferrer C, Michael YL, Alfaro T, Tenorio-Mucha J, et al. Life expectancy and mortality in 363 cities of Latin America. Nature Medicine. 2021;27(3):463–70. https://doi.org/10.1038/s41591-020-01214-4
X
Referencias
Wang W, Xie X, Yuan T, Wang Y, Zhao F, Zhou Z, et al. Epidemiological trends of maternal hypertensive disorders of pregnancy at the global, regional, and national levels: a population‐based study. BMC Pregnancy Childbirth. 2021;21:364. https://doi.org/10.1186/s12884-021-03809-2
X
Referencias
Wan S, Yang M, Pei J, Zhao X, Zhou C, Wu Y, et al. Pregnancy outcomes and associated factors for uterine rupture: an 8 years population-based retrospective study. BMC Pregnancy Childbirth. 2022;22:930. https://doi.org/10.1186/s12884-022-04415-6
X
Referencias
de Souza HD, Diório GRM, Peres SV, Francisco RPV, Galletta MAK. Bacterial profile and prevalence of urinary tract infections in pregnant women in Latin America: a systematic review and meta-analysis. BMC Pregnancy Childbirth. 2023;23:774. https://doi.org/10.1186/s12884-023-06060-z
X
Referencias
Samsury SF, Ismail TAT, Hassan R. Low birth weight infant among teenage pregnancy in Terengganu, Malaysia: A cross-sectional study. Malaysian Family Physician. 2022;17(1):44–51. https://doi.org/10.51866/oa.59
X
Referencias
Assis T de SC, Martinelli KG, Gama SGN da, Santos Neto ET dos. Reincidência de gravidez na adolescência: fatores associados e desfechos maternos e neonatais. Ciência & Saúde Coletiva. 2022;27(8):3261–71. https://doi.org/10.1590/1413-81232022278.00292022
-
Instituto Nacional de Salud. Protocolo de Vigilancia en Salud Pública: Bajo peso al nacer a término. Bogotá D.C.; 2016. Consulta: Enero 22, 2025.
-
Organización Mundial de la Salud. Metas mundiales de nutrición 2025: Documento normativo sobre bajo peso al nacer.; 2017. Consulta: Enero 22, 2025. Disponible en: https://iris.who.int/handle/10665/255733
-
Oliveros SAG, Gómez NDC, González EDE, Forero KER, Benítez JGQ. Factores asociados al bajo peso al nacer a término: cohorte de gestantes de una aseguradora de salud del Valle del Cauca 2020–2021. SciELO Preprints. 2023;e6695. https://doi.org/10.1590/SciELOPreprints.6695
-
Instituto Nacional de Salud. Boletín Epidemiológico Semanal: Evento central. Colombia. Biblioteca Virtual en Salud Colombia. 2021. Consulta: Enero 23, 2025. Disponible en: https://www.ins.gov.co/publicaciones/SitePages/BES.aspx?NID=147#
-
Okwaraji YB, Krasevec J, Bradley E, Conkle J, Stevens GA, Gatica-Domínguez G, et al. National, regional, and global estimates of low birthweight in 2020, with trends from 2000: a systematic analysis. Lancet. 2024;403(10431):1071–1080. https://doi.org/10.1016/S0140-6736(23)01198-4
-
Anil KC, Basel PL, Singh S. Low birth weight and its associated risk factors: Health facility-based case-control study. PLoS One. 2020;15(6):e0234907. https://doi.org/10.1371/journal.pone.0234907
-
Departamento Administrativo Nacional de Estadística (DANE). Comunicado de prensa — Estadísticas Vitales VV: Defunciones 2024 Bogotá: DANE; 19 dic 2024. Consulta: Enero 23, 2025. Disponible en: https://www.dane.gov.co/files/operaciones/EEVV/2024/19-dic-2024/cp-EEVV-Defunciones-2024pr.pdf
-
Instituto Nacional de Salud. Informe de evento bajo peso al nacer a término, Colombia, 2017. Bogotá D.C. Consulta: Enero 23, 2025. Disponible en: https://www.ins.gov.co/buscador/Informesdeevento/BAJO%20PESO%20AL%20NACER%20A%20T%C3%89RMINO%202017.pdf
-
Departamento Administrativo Nacional de Estadística (DANE). Boletín técnico: Estadísticas Vitales (EEVV). II trimestre 2023pr y año corrido 2023pr. Bogotá D.C. Consulta: Enero 23, 2025. Disponible en: https://www.dane.gov.co/files/operaciones/EEVV/pres-EEVV-IItrim2023.pdf
-
Vargas-Vera RM, Placencia-Ibadango MV, Vargas-Silva KS, Toapanta-Orbea LS, Villalobos-Inciarte NE, Loor-Goya MA. Complications in neonates born to mothers with hypertensive disorders of pregnancy. Ginecología y Obstetricia de México. 2021;89(7):509–15. https://doi.org/10.24245/gom.v89i7.5191
-
Defilipo ÉC, Chagas PS de C, Peraro-Nascimento A, Ribeiro LC. Factors associated with low birthweight: a case-control study in a city of Minas Gerais. Revista de Saúde Pública. 2020;54:71. https://doi.org/10.11606/s1518-8787.2020054002065
-
Sámano R, Martínez-Rojano H, Chico-Barba G, Mendoza-Flores ME, Flores-Quijano ME, Gamboa R, et al. Low antenatal care number of consultations is associated with gestational weight gain and birth weight of offspring of teenage mothers: a study based on Colombian and Mexican cohorts. Nutrients. 2024;16(21):3726. https://doi.org/10.3390/nu16213726
-
Departamento Administrativo Nacional de Estadística. Nacimientos y Defunciones: Nacimientos. Colombia. Consulta: Enero 23, 2025. Disponible en: https://www.dane.gov.co/index.php/estadisticas-por-tema/salud/nacimientos-y-defunciones/nacimientos
-
Ministerio de Salud y Protección Social. ASIS Departamental y Municipales de Córdoba 2023. 2024. Enero 23, 2025.
-
Gobernación de Córdoba. Ordenanza 0009: Plan de Desarrollo Departamental 2020–2023: Ahora le toca a Córdoba. 2020. Consulta: Febrero 12, 2025.
-
Medina-Hernández EJ, Sierra-Ibañez LF, Domínguez-Monterrosa AR. Perspectiva multidimensional de la pobreza en hogares colombianos. Sociedad y Economia. 2021;(44):e10310734. https://doi.org/10.25100/sye.v0i44.10734
-
Herrera Chico RA, Torralvo Ramos JM. Factores asociados al bajo peso del recién nacido a término de una ESE en el departamento de Córdoba, en los años 2016–2018 [Tesis Maestria en Salud Pública] Sincelejo: Universidad de Sucre; 2018. https://repositorio.unisucre.edu.co/handle/001/1120
-
Hosmer DW, Lemeshow S, Sturdivant RX. Applied logistic regression. 3rd ed. Hoboken (NJ): Wiley; 2013.
-
Getial D, Aguirre L, Afanador M, Tocora J. Dataset de factores asociados al bajo peso al nacer: estudio de casos y controles. Mendeley Data. 2025. https://doi.org/10.17632/5cc62jxrx6.1
-
Ministerio de Salud. Resolución número 8430 de 1993. Santafé de Bogotá D.C.; 1993 oct 4. Consulta: Marzo 29, 2025. Disponible en: https://www.minsalud.gov.co/sites/rid/lists/bibliotecadigital/ride/de/dij/resolucion-8430-de-1993.pdf
-
Tadese M, Minhaji AS, Mengist CT, Kasahun F, Mulu GB. Determinants of low birth weight among newborns delivered at Tirunesh Beijing General Hospital, Addis Ababa, Ethiopia: a case-control study. BMC Pregnancy Childbirth. 2021;21:794. https://doi.org/10.1186/s12884-021-04275-6
-
Falcão IR, Ribeiro-Silva R, de Almeida MF, Fiaccone RL, Rocha AS, Ortelan N, et al. Factors associated with low birth weight at term: A population-based linkage study of the 100 million Brazilian cohort. BMC Pregnancy Childbirth. 2020;20:536. https://doi.org/10.1186/s12884-020-03226-x
-
Galjaard S, Ameye L, Lees CC, Pexsters A, Bourne T, Timmerman D, et al. Sex differences in fetal growth and immediate birth outcomes in a low-risk Caucasian population. Biology of Sex Differences. 2019;10:48. https://doi.org/10.1186/s13293-019-0261-7
-
Bilal U, Hessel P, Perez-Ferrer C, Michael YL, Alfaro T, Tenorio-Mucha J, et al. Life expectancy and mortality in 363 cities of Latin America. Nature Medicine. 2021;27(3):463–70. https://doi.org/10.1038/s41591-020-01214-4
-
Wang W, Xie X, Yuan T, Wang Y, Zhao F, Zhou Z, et al. Epidemiological trends of maternal hypertensive disorders of pregnancy at the global, regional, and national levels: a population‐based study. BMC Pregnancy Childbirth. 2021;21:364. https://doi.org/10.1186/s12884-021-03809-2
-
Wan S, Yang M, Pei J, Zhao X, Zhou C, Wu Y, et al. Pregnancy outcomes and associated factors for uterine rupture: an 8 years population-based retrospective study. BMC Pregnancy Childbirth. 2022;22:930. https://doi.org/10.1186/s12884-022-04415-6
-
de Souza HD, Diório GRM, Peres SV, Francisco RPV, Galletta MAK. Bacterial profile and prevalence of urinary tract infections in pregnant women in Latin America: a systematic review and meta-analysis. BMC Pregnancy Childbirth. 2023;23:774. https://doi.org/10.1186/s12884-023-06060-z
-
Samsury SF, Ismail TAT, Hassan R. Low birth weight infant among teenage pregnancy in Terengganu, Malaysia: A cross-sectional study. Malaysian Family Physician. 2022;17(1):44–51. https://doi.org/10.51866/oa.59
-
Assis T de SC, Martinelli KG, Gama SGN da, Santos Neto ET dos. Reincidência de gravidez na adolescência: fatores associados e desfechos maternos e neonatais. Ciência & Saúde Coletiva. 2022;27(8):3261–71. https://doi.org/10.1590/1413-81232022278.00292022