Análise da dislipidemia em adultos vivendo com HIV
DOI:
https://doi.org/10.15649/cuidarte.v10i2.776Palabras clave:
Infecções por HIV, Dislipidemias, Fatores de Risco, Doenças Cardiovasculares, Síndrome de Imunodeficiência AdquiridaResumen
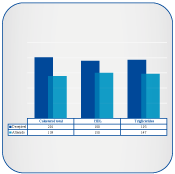
Introdução: No contexto das pessoas que vivem com HIV (PVHIV), a dislipidemia é uma temática que tem sido amplamente discutida, tanto pela sua origem multifatorial e suas implicações cardiovasculares, quanto pelas possíveis estratégias de prevenção. Assim, esse estudo objetiva avaliar a presença da dislipidemia em pessoas vivendo com o HIV e sua associação com aspectos sociodemográficos, comportamentais e clínicos. Materiais e Métodos: Estudo analítico, transversal realizado no período de 2014 a 2016. Os dados foram coletados por entrevistas individuais utilizando questionário semiestruturado e consulta aos prontuários. Para a análise de associação das variáveis foram utilizados os testes Qui-Quadrado de Person e Exato de Fisher, e estatística Kappa para análise de concordância, com nível de significância de p<0,05. Resultados: Houve predomínio de valores desejáveis para o colesterol total (59,1%), colesterol HDL (55,9%) e triglicérides (56,8%). As variáveis associadas a dislipidemia foram: o colesterol total alterado e a idade a partir de 40 anos (p=0,02); o HDL-c desejável e o sexo feminino (p=0,007); alteração dos triglicérides e o tempo de diagnóstico maior que dez anos (p=0,008); e o HDL-c desejável e carga viral indetectável (p=0,04). Discussão: Ainda que a dislipidemia seja uma problemática no contexto do HIV/aids, os valores desejáveis foram mais prevalente, o qual reflete sobre o efeito catalisador da atividade inflamatória, causada pelo HIV, sobre as alterações lipídicas. Conclusões: A dislipidemia nas PVHIV apresentou-se, em sua maioria, valores desejáveis para o colesterol total, colesterol HDL e triglicérides; e houve associação entre os lípides e aspectos sociodemográficos e clínicos relacionados ao HIV.
Como citar este artigo: Melo ES, Costa CRB, Foresto JS, Antonini M, Pontes PS, Reis RK. Análise da dislipidemia em adultos vivendo com HIV. Rev Cuid. 2019; 10(2): e776. http://dx.doi.org/10.15649/cuidarte.v10i2.776
Referencias
Ministério da Saúde, Brasil. Secretaria de Vigilância em Saúde. Departamento de Vigilância, Prevenção e Controle das Infecções Sexualmente Transmissíveis, do HIV/Aids e das Hepatites Virais. Protocolo Clínico e Diretrizes Terapêuticas para Manejo da Infecção pelo HIV em adultos. Brasília, 2018. 412p.
UNAIDS. Join United Nations Programme on HIV/Aids. Global AIDS Update-Ending AIDS: progress towards the 90-90-90 targets. Geneva, 2017. 196p.
Nguyen KA, Peer N, Mills EJ, Kengne AP. A Meta-Analysis of the Metabolic Syndrome Prevalence in the Global HIV-Infected Population. PLoS One. 2016; 11(3): e0150970. https://doi.org/10.1371/journal.pone.0150970
Schulte-Hermann K, Schalk H, Haider B, Hutterer J, Gmeinhart B, Pichler K, et al. Impaired lipid profile and insulin resistance in a cohort of Austrian HIV patients. J Infect Chemother. 2016; 22(4): 248-53. http://dx.doi.org/10.1016/j.jiac.2016.01.007
Maggi P, Di Biagio A, Rusconi S, Cicalini S, D'Abbraccio M, d'Ettorre G, et al. Cardiovascular risk and dyslipidemia among persons living with HIV: a review. BMC Infect Dis. 2017; 17(1): 551. http://dx.doi.org/10.1186/s12879-017-2626-z
Echecopar-Sabogal J, D'Angelo-Piaggio L, Chanamé-Baca DM, Ugarte-Gil C. Association between the use of protease inhibitors in highly active antiretroviral therapy and incidence of diabetes mellitus and/or metabolic syndrome in HIV-infected patients: A systematic review and meta-analysis. Int J STD AIDS. 2018; 29(5): 443-52. http://dx.doi.org/10.1177/0956462417732226
Godoi ETAM, Brandt CT, Lacerda HR, Godoi JTAM, Oliveira DC, Costa GFAS, et al. Espessamento Mediointimal nas Carótidas e Femorais para Detectar Aterosclerose em Pessoas que Vivem com o Vírus da Imunodeficiência Humana. Arq Bras Cardiol. 2017; 108(1): 3-11. http://dx.doi.org/10.5935/abc.20160197
Beraldo RA, Meliscki GC, Silva BR, Navarro AM, Bollela VR, Schmidt A, et al. Comparing the Ability of Anthropometric Indicators in Identifying Metabolic Syndrome in HIV Patients. PLoS One. 2016; 11(2): e0149905. http://dx.doi.org/10.1371/journal.pone.0149905
Ximenes RA, Lacerda HR, Miranda-Filho DB, Albuquerque M de F, Montarroyos UR, Turchi MD, et al. Comparison between potential risk factors for cardiovascular disease in people living with HIV/AIDS in areas of Brazil. J Infect Dev Ctries. 2015; 9(9): 988-96. http://dx.doi.org/10.3855/jidc.5867
Faludi AA, Izar MCO, Saraiva JFK, Chacra APM, Bianco HT, Afiune A Neto. Atualização da Diretriz Brasileira de Dislipidemias e Prevenção da Aterosclerose – 2017. Arq Bras Cardiol. 2017; 109(2Supl1):1-76. http://dx.doi.org/10.5935/abc.20170121
WHO. World Health Organization. Global action plan on physical activity 2018–2030: more active people for a healthier world. Genebra, 2018. 101p.
Ministério da Saúde, Brasil. Guia Alimentar. Como ter uma alimentação. 1.ed. Brasília, 2013. 31p.
Landis JR, Koch GG. The measurement of observer agreement for categorical data. Biometrics. 1977; 33(1): 159-74. http://dx.doi.org/10.2307/2529310
Nguyen KA, Peer N, Mills EJ, Kengne AP. A Meta-Analysis of the Metabolic Syndrome Prevalence in the Global HIV-Infected Population. PLoS One. 2016; 11(3): e0150970. http://dx.doi.org/10.1371/journal.pone.0150970
Akl LD, Valadares ALR, Moraes MJ, Pinto-Neto AM, Lagrutta B, Costa-Paiva L. Metabolic syndrome in HIV-infected middle-aged women on antiretroviral therapy: prevalence and associated factors. Braz J Infect Dis. 2017; 21(3): 263-69. http://dx.doi.org/10.1016/j.bjid.2017.02.003
Gomes R, Murta D, Facchini R, Meneghel SN. Gender and sexual rights: their implications on health and healthcare. Ciênc saúde coletiva. 2018; 23(6): 1997-2006. http://dx.doi.org/10.1590/1413-81232018236.04872018
Levy ME, Greenberg AE, Hart R, Happ LP, Hadigan C, Castel C, et al. High burden of metabolic comorbidities in a citywide cohort of HIV outpatients: evolving health care needs of people aging with HIV in Washington, DC. HIV Med. 2017; 18(10): 724-35. http://dx.doi.org/10.1111/hiv.12516
Nix LM, Tien PC. Metabolic syndrome, diabetes, and cardiovascular risk in HIV. Curr HIV/AIDS Rep. 2014; 11(3): 271-8. http://dx.doi.org/10.1007/s11904-014-0219-7
Obirikorang C, Quaye L, Osei-Yeboah J, Odame EA, Asare I. Prevalence of metabolic syndrome among HIV-infected patients in Ghana: A cross-sectional study. Niger Med J. 2016; 57(2): 86-90. http://dx.doi.org/10.4103/0300-1652.182082
Justina LB, Luiz MC, Maurici R, Schuelter-Trevisol F. Prevalence and factors associated with lipodystrophy in AIDS patients. Rev Soc Bras Med Trop. 2014; 47(1): 30-7. http://dx.doi.org/10.1590/0037-8682-0240-2013
Amberbir A, Banda V, Singano V, Matengeni A, Pfaff C, Ismail Z, et al. Effect of cardio-metabolic risk factors on all-cause mortality among HIV patients on antiretroviraltherapy in Malawi: A prospective cohort study. PLoS One. 2019; 14(1): e0210629. https://doi.org/10.1371/journal.pone.0210629
Nix LM, Tien PC. Metabolic syndrome, diabetes, and cardiovascular risk in HIV. Curr HIV/AIDS Rep. 2014; 11(3): 271-8. http://dx.doi.org/10.1007/s11904-014-0219-7
Nadel J, Holloway CJ. Screening and risk assessment for coronary artery disease in HIV infection: an unmet need. HIV Med. 2017; 18(4): 292-9. http://dx.doi.org/https://doi.org/10.1111/hiv.12422
Hemkens LG, Bucher HC. HIV infection and cardiovascular disease. Eur Heart J. 2014; 35(21): 1373-81. http://dx.doi.org/10.1093/eurheartj/eht528
Teeraananchai S, Kerr SJ, Amin J, Ruxrungtham K, Law MG. Life expectancy of HIV-positive people after starting combination antiretroviral therapy: a meta analysis. HIV Med. 2017; 18(4): 256-66. http://dx.doi.org/10.1111/hiv.12421
Fernández-Silva CA, Lopez-Andrade CI, Merino C. Adherencia al tratamiento antirretroviral como conducta promotora de salud en adultos mayores. Rev Cuid. 2018; 9(2): 2201-14. http://dx.doi.org/10.15649/cuidarte.v9i2.522
Publicado
Cómo citar
Número
Sección
Altmetrics
Descargas
Licencia
Journal Cuidarte, scientific publication of open access, is licensed under a Creative Commons Attribution (CC BY-NC), which permits use, distribution and reproduction in any medium, provided the original work is properly cited and is not used for commercial purposes.
Any other form of use such as reproduction, transformation, public communication or distribution, for profit, requires the prior authorization of the University of Santander UDES.
The names and e-mail addresses entered in the Journal Cuidarte will be used exclusively for the purposes stated by this magazine and will not be available for any other purpose or other person.
The articles published in the Journal Cuidarte represent the criteria of their authors and do not necessarily constitute the official opinion of the University of Santander UDES.






